Presentación de caso
Diagnóstico clínico y por imagen de rodilla de Charcot por neuroartropatía diabética
Clinical and imaging diagnosis of Charcot knee due to diabetic neuroarthropathy
Leonado
Arce Gálvez1,2*
https://orcid.org/0000-0002-4889-2445
Johan
Fernando Cantor González1,2
https://orcid.org/0000-0002-9305-052X
Juan
Martin Mancera Álzate1,2
https://orcid.org/0000-0001-7780-7839
María
Ana Tovar Sánchez1,2
https://orcid.org/0000-0003-2733-7482
1Departamento
de Medicina Física y Rehabilitación, Universidad del Valle. Cali,
Colombia.
2Hospital
Universitario del Valle, Evaristo García E.S.E. Cali, Colombia.
*Autor para la correspondencia. Correo electrónico: leonardo.arce@correounivalle.edu.co
RESUMEN
Introducción:
La neuroartropatía es una afección secundaria a enfermedades
metabólicas, infecciosas o genéticas. Su localización usual está
reportada en el pie, pero puede afectar cualquier articulación, compromete
su estado vascular y modifica la condición ósea, genera fracturas,
contracturas y luxaciones.
Objetivos:
Reportar los hallazgos clínicos e imagenológicos de una paciente
con neuroartropatía de Charcot por diabetes mellitus, en una localización
articular, poco frecuente.
Caso
Clínico: Paciente femenina de 62 años, procedente del suroccidente
colombiano, con antecedentes de diabetes mellitus y complicaciones micro y macrovasculares.
Presentó un cuadro clínico de dolor articular en la rodilla derecha,
que evolucionó a una imposibilidad para la marcha. En su atención
se realizaron diferentes estudios de imagen; se encontró una fractura del
cóndilo femoral izquierdo y de los platillos tibiales. Estas características
radiológicas típicas, más los cambios clínicos de la articulación,
llevaron al diagnóstico de rodilla de Charcot. Se realizaron intervenciones
farmacológicas analgésicas, además de inmovilización articular,
con adecuada evolución en el seguimiento clínico.
Conclusiones:
La neuroartropatía con rodilla de Charcot es una afección que
debe ser evaluada en todos los pacientes con diabetes mellitus y otras enfermedades,
ampliar el panorama de revisión articular a localizaciones menos frecuentes,
como la rodilla. Una intervención temprana y multidisciplinaria puede favorecer
los desenlaces clínicos positivos.
Palabras clave: rodilla de Charcot; diabetes; neuroartropatía; artralgia.
ABSTRACT
Introduction:
Neuroarthropathy is a condition secondary to metabolic, infectious, or genetic
diseases. Its usual localization is reported in the foot, but it can affect
any joint, compromising its vascular status and modifying the bone condition
generating fractures, contractures, and dislocations.
Objectives:
To report the clinical and imaging findings of a patient with Charcot neuroarthropathy
due to diabetes mellitus in a rare joint location.
Clinical
Case: A 62-year-old woman from colombian southwestern, with a history of
diabetes mellitus, in addition to micro and macrovascular complications. She
presented a clinical picture of joint pain in the right knee that evolved to
an inability to walk. During her care, different imaging tests were performed,
finding a fracture of the left femoral condyle and tibial plateau, these typical
radiological characteristics plus the clinical changes of the joint, led to
the diagnosis of Charcot's knee. Pharmacological interventions were performed
in pain in addition to joint immobilization, with adequate evolution in clinical
follow-up.
Conclusions:
Neuroarthropathy is a condition that should be evaluated in all patients with
diabetes mellitus and other conditions, expanding the joint revision panorama
to less frequent locations such as the knee; early and multidisciplinary intervention
can favor positive clinical outcomes.
Keywords: Charcot knee; diabetes; neuroartropatía; arthralgia.
Recibido:
01/09/2021
Aprobado:
01/12/2021
INTRODUCCIÓN
La neuroartropatía (NA) es una enfermedad del sistema musculoesquelético degenerativa y progresiva, generada por diabetes mellitus (DM), siringomielia o neurosífilis. Da lugar a alteraciones ortopédicas y deformidad, secundaria a fracturas, contracturas o luxaciones.(1) Las enfermedades crónicas y sistémicas descritas modifican las condiciones vasculares a nivel óseo y cartilaginoso, además favorecen la pérdida de inervación articular; esto a su vez causa una pérdida de la homeostasis y la muerte celular.(1) Cuando afecta la rodilla, se conoce como rodilla de Charcot (RC), una rara condición que genera alta discapacidad.(2)
En general, se presenta con deformidad por fractura de los platillos tibiales y el cóndilo lateral externo, edema, depósitos de calcio, inestabilidad y disminución del espacio articular.(3) Se puede presentar en cualquier articulación; es más frecuente en los miembros inferiores por la carga del peso corporal, en especial en las articulaciones del pie.(3)
Se reporta este caso, con el objetivo de facilitar el diagnóstico de este tipo de complicación ortopédica en pacientes con DM, por parte de todos los profesionales de la salud, además de favorecer su tratamiento temprano, tanto quirúrgico como de rehabilitación.
CASO CLÍNICO
Paciente femenina de 62 años de edad, con DM tipo 2, tratada con insulina de acción prolongada, con baja adherencia al tratamiento, sin control metabólico. Presentaba complicaciones micro y macrovasculares, como polineuropatía diabética e insuficiencia renal estadio V, con terapia de reemplazo renal. Ingresó a un hospital universitario de alta complejidad, referida desde un centro rural de atención primaria.
Tenía historia de 2 meses de dolor moderado a grave, de características somáticas y neuropáticas en la rodilla derecha, progresivo, acompañado de edema, eritema y calor. En la última semana progresó a deformidad y limitación para la marcha, sin antecedentes traumáticos o síntomas constitucionales, presentó deterioro de su autonomía y calidad de vida.
Al examen físico, se encontró edema en la rodilla afectada, los arcos de movilidad articular activos y pasivos dolorosos y limitados, principalmente en la flexión; alcanzaba solo 60 °, además inestabilidad anterior, posterior, medial y lateral, sin eritema u otro signo inflamatorio.
Se solicitaron estudios de laboratorio que resultaron normales (cuadro hemático y reactantes de fase aguda). Se realizó una radiografía de rodilla derecha, que mostró luxación posterosuperior, fractura de múltiples fragmentos de las carillas articulares del cóndilo externo y de los platillos tibiales, con desplazamiento de la patela, hemartrosis y edema de tejidos blandos.
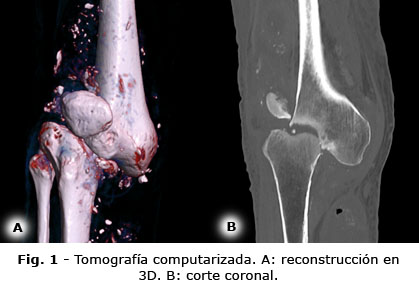
Se complementaron los estudios de imágenes con una tomografía computarizada y reconstrucción 3D (Fig. 1- Ver la imagen en alta definición) que mostró una fractura conminuta desplazada, del cóndilo femoral lateral, asociado a subluxación femorotibial, pérdida de la ubicación y morfología de la patela, irregularidades y esclerosis de los platillos tibiales y derrame articular heterogéneo con zonas de calcificación.
Por las características clínicas e imagenológicas, se consideró como diagnóstico una RC Eichenholtz-I (tabla 1) secundaria a una NA, por su enfermedad metabólica de base. Se realizaron intervenciones consistentes en inmovilización con férula de yeso, un plan de rehabilitación enfocado en mejorar la condición general, prevenir complicaciones y tratamiento del dolor con medicamentos gabapentinoides con ajuste de dosis, por las características mixtas de dolor y enfermedad renal de base.
En el seguimiento ambulatorio hubo buena evolución clínica con relación al dolor y mejoría parcial del estado funcional. Se programó en forma ambulatoria una solución quirúrgica, cuando el estado general mejore y disminuya el riesgo quirúrgico.
COMENTARIOS
La RC por NA es una complicación excepcionalmente diagnosticada, con menos de 200 casos documentados.(3) Posiblemente es infradiagnosticada por los médicos que tratan las complicaciones del paciente diabético; o no son analizadas en el paciente con complicación vascular, que será llevado a una amputación(4) por cambios en su extremidad, posiblemente relacionados con esta entidad.
Se deben considerar en su enfoque diagnóstico las causas traumáticas o infecciosas (osteomielitis, artritis séptica), con estudios por imágenes y de laboratorio que son fundamentales.(5) En estos pacientes, los cambios inflamatorios iniciales de la rodilla se generan por la lesión nerviosa, la cual produce cambios autonómicos vasodilatadores, que incrementan el flujo vascular, favorecen la resorción ósea local, las fracturas, el incremento de la presión tisular, asociado a isquemia micro y macrovascular, que entorpece cualquier intención curativa.(6)
Clínicamente, es útil la clasificación de Eichenholtz para orientar el plan de seguimiento y la recuperación.(7) De acuerdo con las comorbilidades y la gravedad de la lesión ósea, se puede definir un manejo conservador, con inmovilización o una solución quirúrgica. Esto se complementa con intervenciones de rehabilitación, para garantizar menos secuelas y mayor funcionalidad.
De igual manera, el adecuado control del dolor, que en esta entidad, por el grado de lesión nerviosa y tisular, se presenta con características clínicas neuropáticas y nociceptivas, genera la necesidad de utilizar fármacos gabapentinoides, opioides, antinflamatorios o intervenciones nerviosas locales, según la intensidad y localización del dolor.(8) Se considera siempre la condición clínica de base, las contraindicaciones y los posibles ajustes a realizar en las condiciones particulares de cada caso. La atención multidisciplinaria es necesaria para garantizar un enfoque amplio, lograr el control metabólico, hemodinámico, renal, ajustes ortopédicos, control del dolor y la rehabilitación integral.
La RC es una entidad infrecuente, pero debe ser considerada por los profesionales de la salud que atienden a pacientes con DM, que debuten con síntomas similares a los presentados en este caso o presenten síntomas en otras localizaciones articulares. Se debe favorecer la atención multidisciplinaria con el objetivo de realizar un diagnóstico e intervención temprana, descartar infecciones, reducir el riesgo de amputación o cirugía y mejorar la calidad de vida.
Agradecimientos
Al Hospital Universitario del Valle Evaristo García E.S.E y su departamento imágenes diagnósticas.
REFERENCIAS BIBLIOGRÁFICAS
1. Yang Q-H, Hsu P, Gao Y-S, Zhang C-Q. Charcot neuroarthropathy of the knee due to idiopathic sensory peripheral neuropathy. BMC Musculoskelet Disord. 2019; 20(1):501. DOI: 10.1186/s12891-019-2873-9
2. Gupta R. A short history of neuropathic arthropathy. Clin Orthop Relat Res. 1993 [acceso: 20/11/2021]; 296(1): 43-9 Disponible en: https://europepmc.org/article/med/8222448
3. Lu V, Zhang J, Thahir A, Zhou A, Krkovic M. Charcot knee - presentation, diagnosis, management - a scoping review. Clin Rheumatol. 2021; 40(11): 4445-6. DOI: 10.1007/s10067-021-05775-8
4. Barnes JA, Eid MA, Creager MA, Goodney PP. Epidemiology and Risk of Amputation in Patients With Diabetes Mellitus and Peripheral Artery Disease. Arterioscler Thromb Vasc Biol. 2020; 40(8):1808-17. DOI: 10.1161/ATVBAHA.120.314595
5. Konarzewska A, Korzon-Burakowska A, Rzepecka-Wejs L, Sudoł-Szopińska I, Szurowska E, Studniarek M. Diabetic foot syndrome: Charcot arthropathy or osteomyelitis? Part I: Clinical picture and radiography. J Ultrason. 2018; 18 (72): 42-9. DOI: 10.15557/JoU.2018.0007
6. Robinson C, Major MJ, Kuffel C, Hines K, Cole P. Orthotic management of the neuropathic foot: an interdisciplinary care perspective. Prosthet Orthot Int. 2015; 39(1):73-81. DOI: 10.1177/0309364614545422
7. Rosenbaum AJ, DiPreta JA. Classifications in brief: Eichenholtz classification of Charcot arthropathy. Clin Orthop Relat Res. 2015; 473(3): 1168-71. DOI: 10.1007/s11999-014-4059-y
8. Bates D, Schultheis BC, Hanes MC, Jolly SM, Chakravarthy KV, Deer TR, et al. A Comprehensive Algorithm for Management of Neuropathic Pain. Pain Med. 2019; 20(1): S2-12. DOI: 10.1093/pm/pnz075
Conflictos de intereses
Los autores declaran no presentar ningún conflicto de interés.
Los autores no recibieron financiamiento para llevar a cabo este reporte.
La paciente dio su consentimiento para el uso de información clínica
y paraclínica, se autorizó por parte del comité de ética
del Hospital Universitario del Valle, Cali, Colombia.