Artículo de investigación
Eficacia del nimotuzumab según índices inflamatorios en pacientes con cáncer de pulmón no microcítico avanzado
Efficacy of nimotuzumab according to inflammatory indices in patients with advanced non-small cell lung cancer
Kirenia Camacho Sosa1*
https://orcid.org/0000-0003-0497-7647
Mayra Ramos Suzarte2
https://orcid.org/0000-0002-9058-3224
Carmen Elena Viada González2
https://orcid.org/0000-0002-1604-3545
Elia
Nenínger Vinageras3
https://orcid.org/0000-0002-0923-1273
Eduardo Rafael Santiesteban Álvarez1
https://orcid.org/0000-0002-3296-7502
Maurenis Hernández Pérez2
https://orcid.org/0000-0003-4090-9860
Yoanna Ivette Flores Vega4
https://orcid.org/0000-0002-1135-5451
Saylin AlfonsoAlemán5
https://orcid.org/0000-0002-8921-1124
Ramón Alberto Ortiz Carrodeguas5
https://orcid.org/0000-0001-5034-8628
Soraida Candida Acosta Brooks6
https://orcid.org/0000-0002-3008-8870
Pedro
Pablo Guerra Chaviano7
https://orcid.org/0000-0001-9882-8583
Ivis Mendoza Hernández7
https://orcid.org/0000-0002-4907-433X
Tania Crombet Ramos2
https://orcid.org/0000-0002-2550-7292
Agustín Lage Dávila2
https://orcid.org/0000-0001-9472-9158
1Hospital
Provincial Clínico Quirúrgico Docente "Faustino Pérez". Matanzas, Cuba.
2Centro
de Inmunología Molecular. La Habana, Cuba.
3Hospital
Hermanos Ameijeiras. La Habana, Cuba.
4Instituto
de Oncología y Radiobiología. La Habana, Cuba.
5Hospital
"Celestino Hernández Robau". Villa Clara, Cuba.
6Hospital
"Saturnino Lora". Santiago de Cuba, Cuba.
7Centro
Coordinador de Ensayos Clínicos (CENCEC). La Habana, Cuba.
*Autor para la correspondencia.Correo electrónico: kireniac.mtz@infomed.sld.cu
RESUMEN
Introducción:
La respuesta a las terapias en el cáncer de pulmón avanzado pudiera estar relacionada
con determinados factores pronósticos como los índices inflamatorios.
Objetivo: Evaluar la eficacia del anticuerpo monoclonal humanizado nimotuzumab en pacientes
portadores de cáncer de pulmón no microcítico avanzado según índices inflamatorios.
Método: Se realizó un estudio de evaluación longitudinal retrospectivo, en un universo
de 498 pacientes mayores de 18 años, con diagnóstico citohistológico de cáncer
de pulmón de células no pequeñas, en estadios avanzados, después de la primera
línea de terapia oncológica, incluidos en ensayos clínicos multicéntricos promovidos
por el Centro de Inmunología Molecular desde 2002 a 2018. Se aplicó la estadística
descriptiva, se utilizó el software x-tile 3.6.1 para el test de Kaplan Meier;
se consideraron diferencias significativas cuando p<
0,05.
Resultados: En los pacientes analizados el nimotuzumab mostró beneficio terapéutico en el
grupo de pacientes no progresores a la primera línea de tratamiento con quimioterapia
o quimiorradioterapia, cuando tenían menor índice de neutrófilos/linfocitos
(p= 0,017 y p= 0,027) y menor índice de plaquetas/linfocitos ( p= 0,030 y p = 0,009).
Conclusión: La selección de un paciente
con menor índice inflamatorio beneficia la eficacia del tratamiento con el AcM
humanizado nimotuzumab en el cáncer de pulmón avanzado no microcítico, la que
se convierte en una herramienta predictiva de la respuesta al tratamiento.
Palabras clave: anticuerpos monoclonales; carcinoma de pulmón de células no pequeñas; eficacia; neoplasias pulmonares; quimioterapia; terapéutica.
ABSTRACT
Introduction: The
response to therapies in advanced lung cancer could be related to certain prognostic
factors such as inflammatory indices.
Objective: To
evaluate the efficacy of the humanized monoclonal antibody nimotuzumab in patients
with advanced non-small cell lung cancer according to inflammatory indices.
Method: A
retrospective longitudinal evaluation study was carried out in a universe of
498 patients older than 18 years, with a cytohistological diagnosis of non-small
cell lung cancer, in advanced stages, after the first line of oncological therapy,
including in multicenter clinical trials promoted by the Center for Molecular
Immunology from 2002 to 2018. Descriptive statistics were applied, the x-tile
3.6.1 software was used for the Kaplan Meier test, significant differences were
considered when p< 0,05.
Results: In
the patients analyzed, nimotuzumab showed therapeutic benefit in the group of
patients who did not progress to the first line of treatment with chemotherapy
or chemoradiotherapy, when they had a lower neutrophil-lymphocyte index (p=
0,017 and p= 0,027) and a lower platelet-lymphocyte index (p= 0,030 and p= 0,009).
Conclusion: Selecting
a patient with a lower inflammatory index benefits the efficacy of treatment
with the humanized mAb nimotuzumab in advanced non-small cell lung cancer, which
becomes a predictive tool for response to treatment.
Keywords: antibodies, monoclonal; carcinoma, non-small-cell lung; drug therapy; efficacy; lung neoplasms; therapeutics.
Recibido: 15/04/2023
Aprobado: 17/08/2023
INTRODUCCIÓN
El cáncer de pulmón (CP) constituye una enfermedad heterogénea, ocupa el segundo lugar en incidencia dentro de los tumores malignos y se destaca como la primera causa de muerte en el orbe. En el año 2020 se recogen estadísticas de 1 796 144 fallecidos en el mundo.(1)
En Cuba representa la tercera causa de incidencia entre los tumores malignos. En el 2019 se diagnosticaron 6030 pacientes y fallecieron 5580 por esta causa; es decir, murió más del 90 % de los diagnosticados.(2)
La principal etiología de esta enfermedad es el tabaquismo.(3,4) Se encuentran involucrados en la carcinogénesis del CP diferentes procesos moleculares, que incluyen cambios epigenéticos, mutaciones enp53, KRAS y en el receptor del factor de crecimiento epidérmico (EGFR). La mutación en el EGFR se encuentra en el 40 % de los tumores malignos de pulmón y la sobrexpresión, en el 60 % de los tumores de pulmón metastásicos, lo que conlleva a un comportamiento más agresivo del tumor y le confiere un peor pronóstico al paciente.(5)
Existen terapias específicas contra el CP avanzado (inhibidores contra blancos moleculares) e inhibidores de los puntos de control inmunológicos (IPCI) (anti-PD1 y anti-PDL1), aprobados por las agencias regulatorias estadounidense y europea, que han demostrado un impacto significativo en el tratamiento de pacientes con cáncer de pulmón de células no pequeñas (CPCNP).(6,7)
En Cuba, se ha desarrollado, en el Centro de Inmunología Molecular (CIM), una terapia contra el EGFR; el anticuerpo monoclonal (AcM) humanizado nimotuzumab, el cual reconoce este receptor, provoca la inhibición, e impide las señalizaciones intracelulares que estimulan el crecimiento tumoral, la metástasis y la angiogénesis en tumores que tienen un origen epitelial. Este AcM tiene registro sanitario en Cuba desde el 2018, por el Centro para el Control Estatal de Medicamentos, Equipos y Dispositivos Médicos (CECMED),(8) para el tratamiento de mantenimiento de cambio, en los pacientes con CPCNP, no progresores a la primera línea de quimioterapia.
A pesar de existir terapias novedosas para el CP se continúa reportando solo un 16 % de supervivencia a los 5 años.(9) Existen evidencias de que la inflamación juega un papel clave en la fisiopatología del cáncer. Un marcador disponible en la práctica médica habitual es el índice de neutrófilos-linfocitos (INL) y el índice de plaquetas-linfocitos (IPL). Una alta proporción de estos parámetros inflamatorios, antes del tratamiento, se asocia con peores resultados de supervivencia. Se consideran factores pronóstico y predictivo en esta entidad.(10,11)
Esta investigación tiene como objetivo evaluar la eficacia del AcM humanizado nimotuzumab, en pacientes portadores de CP no microcítico avanzado, según índices inflamatorios.
MÉTODOS
Diseño
Se realizó un estudio de evaluación longitudinal retrospectivo, con una serie de pacientes incluidos en ensayos clínicos (ECs) multicéntricos en Cuba; promovidos por el CIM en el período comprendido desde el 1ero de enero del 2002 al 31 de diciembre del 2018.
Sujetos
Individuos mayores de 18 años, con diagnóstico citohistológico de CPCNP, en estadios avanzados de la enfermedad (IIIB y IV). Fueron seleccionados los pacientes de 4 ECs, para formar 3 grupos de tratamiento:
Primer grupo: control (202 pacientes).
Segundo grupo: docetaxel (106 pacientes).
Tecer grupo: AcM nimotuzumab (90 pacientes).
La selección se realizó de los siguientes ECs:
El universo del estudio quedó constituido por 498 pacientes con CPCNP en estadios avanzados, que recibieron tratamiento de primera línea con quimioterapia (QT) o QT-radioterapia (RT); estos individuos se clasificaron en: no progresores (n= 322) y progresores (n= 176) según los criterios de evaluación de respuesta de tumores sólidos (RECIST por sus siglas en inglés).
Variables
Procedimientos
Los pacientes recibieron el tratamiento según el grupo del EC en el que fueron incluidos. El nimotuzumab se administró a dosis de 200 mg, semanal por 6 semanas en la etapa de inducción y se continuó una vez cada 14 días, hasta la aparición de toxicidad no manejable o el empeoramiento del estado general ECOG> 3 en la etapa de mantenimiento.
El docetaxel como QT de segunda línea o en mantenimiento de cambio, se administró a dosis de 75 mg/m2 por vía i.v. durante 1 hora, cada 3 semanas, hasta un máximo de 6 ciclos, si el individuo no presentaba toxicidad no manejable o el empeoramiento del estado general ECOG> 3. En el grupo control los pacientes no recibieron tratamiento específico, solo soporte y alivio de los síntomas.
La información de los individuos del estudio se tomó de las bases de datos de los ECs seleccionados (fuente primaria para la investigación).
Procesamiento
El procesamiento estadístico se realizó con programa SPSS v. 25. Se calculó la estadística descriptiva; con las variables cualitativas se construyó una tabla de contingencias y se realizó una análisis de frecuencias; para las cuantitativas se calcularon la media, mediana, desviación estándar, valores máximo y mínimo, el rango y el error estándar de la media para cada grupo de tratamiento. Se compararon las proporciones con la prueba exacta ji cuadrado, para determinar la asociación estadística entre las variables.
A la variable sexo, se le realizó procesamiento según distribución de frecuencias absolutas y proporciones expresadas en por cientos; a la edad, ECOG, INL, IPL se les calculó media, mínimo y máximo, distribución agrupada; al color de la piel, hábito de fumar, histología, etapa clínica, tratamiento realizado, la distribución de frecuencias, distribución agrupada.
El valor de corte para la estratificación de los pacientes, para cada índice a analizar, se determinó utilizando el software x-tile 3.6.1,(12) para ajustar los efectos de biomarcadores predictivos y pronósticos con modelos de umbral de biomarcadores y modelos de umbral continuo.
La SG se calculó por el método de Kaplan Meier. Se estimaron las varianzas y los intervalos de confianza según los índices seleccionados (relación neutrófilos/linfocitos y plaquetas/linfocitos); la comparación entre las curvas se realizó con el test de Long Rank. En los test estadísticos se consideran diferencias significativas cuando p˂ 0,05.
Aspectos bioéticos
Se respetaron las normas de buenas prácticas clínicas establecidas por el Ministerio de Salud Pública de Cuba, conforme a los descrito en la regulación 165-2000(13) del Centro para el Control Estatal de Medicamentos, Equipos y Dispositivos Médicos (CECMED). Cada EC declarado en esta investigación fue aprobado en los consejos científicos y comités de ética de las instituciones participantes y los pacientes y familiares firmaron un consentimiento informado antes de ser incluidos. No serán publicados resultados que visualicen la identidad de los pacientes.
RESULTADOS
Lascaracterísticas demográficas, clínicas, hábito de fumar de los pacientes con CPCNP, citohistológicas del tumor y tratamientos recibidos previo a la inclusión en los ECs se presentan en la tabla 1.
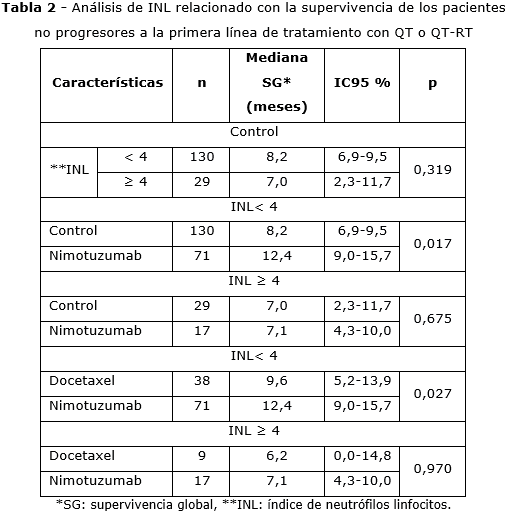
En la tabla 2 se analiza, en el grupo control, el valor pronóstico que presentan los INL según la supervivencia de los pacientesno progresoresy no mostró diferencias significativas.Según el valor predictivo hubo diferencia significativa (p= 0,017) en el grupo de corte < 4 a favor del nimotuzumab sobre el control, con supervivencias de 12,4 meses contra 8,2 meses; y en el del nimotuzumab sobre el docetaxel, con supervivencias de 12,4 meses contra 9,6 meses (p= 0,027).
En la tabla 3 se observa que, en el análisis de los INL, en el grupo de pacientes progresores a la primera línea de tratamiento, no hubo significación estadística sobre el valor pronóstico, ni el predictivo.
En
la tabla 4 se analiza el valor pronóstico y predictivo
que presentan los IPL, según la supervivencia de
los pacientesno progresores a la primera línea de tratamiento oncológico. Este índice no muestra diferencias en el grupo control y no refleja significación
estadística en el valor pronóstico. Se muestra significación estadística en
la supervivencia de los pacientes que recibieron nimotuzumab, con IPL<
100, en relación con el grupo control ,
p= 0,030 y SG de 12,6 meses, contra 8,7 meses. También se muestra significación
estadística a favor del nimotuzumab sobre el docetaxel en los pacientes con
IPL< 100, con p= 0,009 y supervivencia de 12,6 meses, contra 9,6 meses.
En la tabla 5 se muestra que el IPL en pacientes progresores no refleja valor pronóstico, ni predictivo cuando se analizan a los individuos tratados con nimotuzumab.
DISCUSIÓN
En los sujetos estudiados se incluyó mayor número de pacientes no progresores a la primera línea de tratamiento, que progresores; por lo general en los estadios avanzados, ocurre lo contrario. En un trabajo(14) se reporta un 40,3 % de pacientes con respuesta objetiva en la evaluación y se identifica progresión de la enfermedad en el 71,4 % de los casos.
En un estudio(15) en 392 pacientes con CPCNP, se reporta que el 90,6 % de los casos eran mayores de 50 años, el 50,5 % mujeres, el 53,8 % tenía antecedentes de tabaquismo, el 40,1 % era no fumador y el ADC fue el subtipo histológico más frecuente, con el 74,7 %. En la presente investigación existe similitud con en cuanto a la edad y el hábito tabáquico; sin embargo, no ocurre así con el sexo y la histología, probablemente debido a los criterios de inclusión de los ECs: no había limitaciones con el sexo, ni el subtipo histológico del CPCNP. Además, estos resultados son difíciles de comparar con estudios epidemiológicos, pues los ECs tienen un diseño de reclutamiento de pacientes homogéneo.
En el estudio de Carballo Torresy otros(14) se reportan más del 50 % de pacientes mayores de 65 años de edad y sexo masculino. El 80 % de los tratados presentaron ECOG 0-1, etapas IIIB y IVA agrupadas en el 85,8 % de los casos, mientras que la histología predominante fue el ADC con 41,6 % y QT la modalidad más frecuente; de igual forma ocurre en el mundo.
La inflamación es impulsada por un equilibrio entre las células proinflamatorias, como los neutrófilos, plaquetas, y las células antiinflamatorias, como los linfocitos. Las proinflamatorias sintetizan citoquinas, quimiocinas y factores de crecimiento, que juegan un papel clave, tanto en la inflamación, como en el cáncer. Los linfocitos actúan como células antiinflamatorias y están dotados de actividad antitumoral.(16) Se han realizado varias investigaciones(17,18,19) que evalúan la relación entre estas células en la sangre periférica, la supervivencia y la respuesta al tratamiento en diferentes tipos de tumores, como el cáncer colorrectal, el de pulmón no microcítico y el de cabeza y cuello.
En un estudio(20) realizado en Cuba se colectaron pacientes con tumores malignos avanzados de cabeza y cuello incluidos en 3 ECs multicéntricos, que recibieron tratamiento con nimotuzumab. Resulta que quienes tienen altos índices de inflamación antes del tratamiento, sobreviven menos que quienes tienen bajos índices de inflamación. Los pacientes con INL elevado sobrevivieron 7 meses menos que los pacientes con INL bajo (13,4 meses frente a 20,8 meses) (p= 0,002). Los pacientes con IPL alto sobrevivieron 6 meses menos que los pacientes con IPL bajo (14,5 meses contra 20,8 meses) (p= 0,001).Lo mismo pasó en esta investigación, que alcanzaron mejor supervivencia, los pacientes con menos inflamación.
En un estudio(21)en pacientes con CPCNP en estadios avanzados, con mutación del EGFR, tratados con un inhibidor de la tirosina cinasa, en el cual el objetivo era evaluar el efecto de la inflamación sobre la supervivencia y el resultado del tratamiento, mediante el INL; resultó una mediana de SG en el grupo de INL bajo, de 32,4 meses y de 18,4 meses en el grupo de INL alto. En este grupo de pacientes, el 58,1 % presentó INL altos y el 41,9 % bajos.Se reporta que ese es el primer estudio que evalúa la importancia pronóstica de los INL en CPCNP avanzado mutante EGFR. En esta investigación, a pesar de que las supervivencias son mayores, porque están tratados con una diana molecular, coincide con la actual en cuanto a la supervivencia mayor en los índices inflamatorios bajos.
En otro estudio(22) en individuos con CP avanzado, sin mutación conductora, se demostró que la inflamación está relacionada con un mal pronóstico. En un metaanálisis(23,24) en el que se analizaron varios ECs, muestra que un INL alto se relaciona significativamente con una supervivencia deficiente.
Otra investigación(25) estudió los índices inflamatorios como marcador pronóstico en CPCNP avanzado, en especial en pacientes tratados con inhibidores de puntos de control inmunitarios; también reporta mejores tasas de supervivencia en los pacientes con índices inflamatorios más bajos.
Los pacientes evaluados en la presente investigación, que recibieron una primera línea oncológica con respuesta favorable, ya sea estable o parcial, mostraron un beneficio terapéutico al recibir el AcM humanizado nimotuzumab, cuando tenían menores índices inflamatorios, antes de recibir el tratamiento. Para el caso del IPL se muestran resultados similares, no relevantes para los individuos que no respondieron a la primera línea de quimioterapia.
La selección de un paciente con menor índice inflamatorio beneficia la eficacia del tratamiento con el AcM humanizado nimotuzumab en el cáncer de pulmón no microcítico avanzado, la que se convierte en una herramienta predictiva de la respuesta al tratamiento.
REFERENCIAS BIBLIOGRÁFICAS
1. Sung H, Ferlay J, Siegel RL, Laversanne M, Jemal A. Global Cancer Statistics 2020: GLOBOCAN, Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA Cancer J Clin. 2021; 71(3):191-280. DOI: 10.3322/caac.21660
2. Ministerio de Salud Pública. Dirección de Registro Médicos y Estadísticas de Salud. Anuario estadístico de salud 2019. La Habana: MINSAP; 2020. [acceso: 19/08/2022]. Disponible en: https://salud.msp.gob.cu/wp-content/Anuario/anuario_2019_edici%C3%B3n_2020.pdf
3. Murphy SE, Park SL, Balbo S, Haiman CA, Hatsukami DK. Tobacco biomarkers and genetic/epigenetic analysis to investigate ethnic/racial differences in lung cancer risk among smokers. NPJ precision oncology. 2018; 2(1):1-10. DOI:10.1038/s41698-018-0057-y
4. Bade BC, Cruz CS. Lung cancer 2020: epidemiology, etiology, and prevention. Clinics in Chest Medicine. 2020;41(1):1-24. DOI:10.1016/j.ccm.2019.10.001
5. Sánchez Ríos CP, Rumbo NU, Báez SR, Rivera Rosales RM, Luna Rivero C. Perfil mutacional de EGFR en adenocarcinoma pulmonar en pacientes fumadores y no fumadores. Neumol. cir. torax. 2018 [acceso: 05/09/2022]; 77(2):137-44. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0028-37462018000200137&lng=es
6. Arrieta O, Cardona AF, Zatarain Barron ZL, Rolfo C, Ordoñez C. Historia del cáncer de pulmón: desde Doll y Hill hasta las terapias de precisión. Revista Medicina. 2021; [acceso: 18/08/2022]; 43(1):107-39. Disponible en: https://www.revistamedicina.net/index.php/Medicina/article/view/1589/2038
7. Remon J. La revolución de la inmunoterapia: Inhibidores de punto de control inmune para el cáncer de pulmón de células no pequeñas. Revista Medicina. 2021 [acceso: 18/08/2022]; 43(1):176-88. Disponible en: https://www.revistamedicina.net/index.php/Medicina/article/view/1593/2045
8. CECMED. Resumen de las características del producto. La Habana: CECMED; 2019. [acceso: 19/08/2022]. Disponible en: https://www.cecmed.cu/sites/default/files/adjuntos/rcp/biologicos/rcp_cimaher.pdf
9. National Comprehensive Cancer Network. NCCN Clinical Practice Guidelines in Oncology. Non-Small Cell Lung Cancer. Pennsylvania: NCCN; 2020. [acceso: 26/06/2021]. Disponible en: https://www2.trikobe.org/nccn/guideline/lung/english/non_small.pdf
10. Yang R, Chang Q, Meng X, Gao N, Wang W. Prognostic value of Systemic immune-inflammation index in cancer: A meta-analysis. J Cancer. 2018; 9(18): 3295. DOI: 10.7150/jca.25691
11. Howard R, Peter A, Kanetsky P, Kathleen M, Egan H. Exploring the prognostic value of the neutrophil-to-lymphocyte ratio in cancer. Scientific Reports. 2019; 9:19673. DOI: 10.1038/s41598-019-56218-z
12. Camp RL, Dolled-Filhart M, Rimm DL. X-tile: a new bio-informatics tool for biomarker assessment and outcome-based cut-point optimization. Clin Cancer Res. 2004;10(21):7252-9. DOI: 10.1158/1078-0432.CCR-04-0713
13. CECMED. Resolución Ministerial No.165/2000. Directrices sobre Buenas Prácticas Clínicas en Cuba. La Habana: CECMED; 2021. [acceso: 12/12/2021].Disponible en: https://www.cecmed.cu/sites/default/files/adjuntos/ambitor/ambreg-18.pdf
14. Carballo Torres D, Nenínger Vinageras E, Soriano García JL, Saavedra Hernández D, Viada González C. Supervivencia en pacientes con cáncer pulmonar no microcítico avanzado en mantenimiento con CIMAvax-EGF® o Nimotuzumab. Rev Cub Oncol. 2021 [acceso: 26/12/2022]; 19(1):112. Disponible en: https://revoncologia.sld.cu/index.php/onc/article/view/112
15. Alarcón ML, Brugés R, Carvajal C, Vallejo C, Beltrán R. Características de los pacientes con cáncer de pulmón de célula no pequeña en el Instituto Nacional de Cancerología de Colombia. Rev Colomb Cancerol. 2021; 25(2):103-9. DOI: 10.35509/01239015.706
16. Guo W, Cai S, Zhang F. Systemic immuneinflammation index (SII) is useful to predict survival outcomes in patients with surgically resected non-small cell lung cancer. Thorac Cancer. 2019; 10(4): 761-8. DOI: 10.1111/1759-7714.12995
17. Yucel S, Bilgin B. The prognostic values of systemic immune inflammation index and derived neutrophillymphocyte ratio in EGFR-mutant advanced non-small cell lung cancer. J Oncol Pharm Practice. 2020; 27(1):71-77. DOI: 10.1177/1078155220913106
18. Bilgin B, Sendur MAN, Hizal M. Prognostic effect of red cell distribution width-to-platelet ratio in colorectal cancer according to tumor stage and localization. J Cancer Res Ther. 2019; 15(1):54-60. DOI:10.4103/jcrt.JCRT_624_17
19. Russo A, Franchina T, Ricciardi GRR. Baseline neutrophilia, derived neutrophil-to-lymphocyte ratio (dNLR), platelet-to-lymphocyte ratio (PLR), and outcome in non small cell lung cancer (NSCLC) treated with nivolumab or docetaxel. J Cell Physio. 2018; 233(10): 6337-43. DOI: 10.1002/jcp.26609
20. Reyes Espinosa L, Crombet Ramos T, Lage Dávila A, Viada González CE. Inflammation Indexes Pretreatment Associated with Overall Survival and the Response to Nimotuzumab in Patients with Head and Neck Cancer Newly Diagnosed. Head Neck Cancer Res. 2021 [acceso: 01/12/2022]; 6(5):1-7. Disponible en: https://head-and-neck-cancer-research.imedpub.com/inflammation-indexes-pretreatment-associated-with-overall-survival-and-the-response-to-nimotuzumab-in-patients-with-head-and-neck.php?aid=40524
21. Zhang Y, Feng YC, Zhu HG. The peripheral blood neutrophil-to-lymphocyte ratio is a prognostic predictor for survival of EGFR-mutant nonsmall cell lung cancer patients treated with EGFR-TKIs. Medicine (Baltimore). 2018; 97(30):11648. DOI: 10.1097/MD0000000000011648
22. Sebnem Y, Burak B. The prognostic values of systemic immune-inflammation index and derived neutrophil-lymphocyte ratio in EGFR-mutant advanced non-small cell lung cancer. J Oncol Pharm Practice. 2021; 27(1):71-77. DOI:10.1177/1078155220913106
23. Zhang Y, Chen B, Wang L. Systemic immuneinflammation index is a promising noninvasive marker to predict survival of lung cancer: a meta-analysis. Medicine (Baltimore). 2019; 98(3):13788. DOI: 10.1097/MD0000000000013788
24. Deng C, Zhang N, Wang Y. High systemic immuneinflammation index predicts poor prognosis in advanced lung adenocarcinoma patients treated with EGFR-TKIs. Medicine (Baltimore). 2019; 98(33):16875. DOI: 10.1097/MD0000000000016875
25. Dennehy C, McMahon E, Power DG. Clinical haematological biomarkers: derived neutrophil-tolymphocyte ratio (dNLR), platelet-to-lymphocyte ratio (PLR), and prognostic nutritional index (PNI) and their relationship to survival outcomes in non-small cell lung cancer (NSCLC) treated with immunotherapy: a multicenter review. J Clin Oncol. 2019; 37(15):20704. DOI: 10.1200/JCO.2019.37.15_suppl.e2
Conflictos de interés
Los autores declaran que no existen conflictos de interés.
Contribuciones de los autores
Conceptualización: Kirenia
Camacho Sosa, Mayra Ramos Suzarte .
Curación de datos: Kirenia Camacho Sosa, Mayra Ramos
Suzarte, Carmen Elena Viada González.
Análisis formal: Kirenia Camacho Sosa, Mayra Ramos
Suzarte, Carmen Elena Viada González .
Investigación: Kirenia Camacho Sosa, Elia Nenínger Vinageras, Eduardo Rafael
Santiesteban Álvarez, Maurenis Hernández Pérez, Yoanna Ivette Flores
Vega, Saylin Alfonso,Ramón Alberto Ortiz Carrodeguas,Soraida Candida Acosta
Brooks .
Metodología: Kirenia Camacho Sosa, Mayra Ramos Suzarte , Carmen Elena Viada González.
Administración del proyecto: Kirenia Camacho Sosa, Mayra Ramos Suzarte.
Recursos materiales: Kirenia Camacho Sosa, Mayra Ramos Suzarte, Carmen Elena
Viada González.
Supervisión: Tania Crombet Ramos, Agustín Lage Dávila.
Validación: Pedro Pablo Guerra Chaviano, Ivis Mendoza Hernández.
Visualización: Kirenia Camacho Sosa, Mayra Ramos Suzarte.
Redacción - borrador original: Kirenia Camacho Sosa .
Redacción - revisión y edición: Kirenia Camacho Sosa, Mayra Ramos Suzarte,
Tania Crombet Ramos, Agustín Lage Dávila.