Artículo de Investigación
Hábitos alimentarios como factor asociado al síndrome de intestino irritable en universitarios
Association between eating habits and irritable bowel syndrome in university students
Fiorella Elvira Zuzunaga Montoya1
https://orcid.org/0000-0002-2354-273X
Fabiola
L. Quintana-Durand2 https://orcid.org/0000-0001-9183-6302
Víctor
Juan Vera-Ponce3*
https://orcid.org/0000-0003-4075-9049
1Universidad
Continental. Lima, Perú.
2Universidad
Ricardo Palma. Lima, Perú.
3Universidad
Tecnológica del Perú. Lima, Perú.
*Autor para la correspondencia. Correo electrónico: vicvepo@gmail.com
Introducción:
El síndrome de intestino irritable (SII) es una alteración funcional común
que afecta del 10 % al 20 % de la población general, con una prevalencia en
Perú de alrededor del 15 %. A pesar de su frecuencia, hay escasez de investigaciones
sobre sus factores asociados en el país.
Objetivo: Determinar la asociación entre hábitos alimentarios y síndrome
de intestino irritable en estudiantes universitarios.
Métodos: Estudio transversal analítico con muestreo no probabilístico
en estudiantes universitarios de una institución privada en Perú. Se utilizaron
los criterios de ROMA IV para el diagnóstico de síndrome de intestino irritable.
Se realizó análisis bivariado y multivariado mediante regresión de Poisson
con varianza robusta para obtener razones de prevalencia crudas y ajustadas
(RPa).
Resultados: Se incluyeron 503 estudiantes. La prevalencia de
SII fue 11,13 % y de malos hábitos alimentarios 51,69 %. El análisis multivariado
mostró que los estudiantes con malos hábitos alimentarios tienen 1,25 veces
más probabilidad de presentar SII comparado con aquellos con buenos hábitos
(RPa = 1,25; IC 95 %: 1,17-1,33; p< 0,001).
Conclusiones:
Los malos hábitos alimentarios aumentan la probabilidad de presentar SII
en los estudiantes universitarios estudiados y es significativo. Se recomienda
promover hábitos alimentarios saludables en el entorno universitario y realizar
más investigaciones sobre intervenciones dietéticas específicas para esta
población.
Palabras clave: estudiantes; factores de riesgo;síndrome de colon irritable.
Introduction:
Irritable bowel syndrome (IBS) is a common functional disorder that affects
between 10% and 20% of the general population, with a prevalence in Peru of
approximately 15%. Despite its high frequency, there is a lack of research
on its associated factors in the country.
Objective: To determine the association between eating habits and irritable
bowel syndrome in university students.
Methods: This was an analytical cross-sectional study with non-probabilistic
sampling of university students from a private institution in Peru. The diagnosis
of IBS was based on the ROMA IV criteria. Bivariate and multivariate analyses
were performed using Poisson regression with robust variance to obtain crude
and adjusted prevalence ratios (PRa).
Results:
A total of 503 students were included. The prevalence of IBS was 11.13%,
and 51.69% of students had poor eating habits. Multivariate analysis showed
that students with poor eating habits were 1.25 times more likely to have
IBS compared to those with healthy eating habits (PRa= 1.25; 95% CI: 1.17
- 1.33; p< 0.001).
Conclusions:
Poor eating habits significantly increase the likelihood of IBS among the
university students studied. It is recommended to promote healthy eating habits
in the university environment and conduct further research on specific dietary
interventions for this population.
Keywords: irritable bowel syndrome; risk factors; students.
Recibido: 21/08/2024
Aprobado:
18/06/2025
INTRODUCCIÓN
El síndrome de intestino irritable (SII) es una de las alteraciones funcionales más comunes y tiene un impacto sustancial en la vida cotidiana de los pacientes. Su diagnóstico es clínico y se basa en criterios Roma IV acordados de manera internacional. A su vez, tiene como característica la presencia de dolor abdominal crónico y recurrente, referido en el hipogastrio o en los flancos,(1) además de alteraciones en el ritmo intestinal como el estreñimiento y la diarrea.(2) Solo una pequeña cantidad de personas con SII tienen signos y síntomas graves. Algunas personas pueden controlar los síntomas con cambios en la alimentación, el estilo de vida y el nivel de estrés. Los síntomas más graves se pueden tratar con medicamentos y asesoramiento.(3)
Al ser uno de los desórdenes gastrointestinales más frecuentes afecta del 10 % al 20 % de la población general, de los cuales solo el 20 % busca atención médica.(4,5) La prevalencia en Asia, Europa y Estados Unidos varía del 10 % al 20 %.(2) Por otro lado, a nivel de Latinoamérica la prevalencia en países como Brasil, Chile, Colombia, México y Uruguay es entre el 6 % y 18 %, estas se obtuvieron mediante el uso de los criterios Roma IV, ya que al usar los criterios Roma II o III aumenta la prevalencia.(6,7,8) En el caso de Perú la prevalencia es aproximadamente del 15 %.(6,8) Aunque el SII es una enfermedad intestinal funcional recurrente en todo el mundo, se han publicado limitados estudios de prevalencia.
Si bien el origen de esta enfermedad es aún desconocido, se encontró que, en EE. UU., según la American Gastroenterological Association (AGA) un factor asociado a esta enfermedad es el estrés psicológico,(9) este exacerba los síntomas gastrointestinales e incrementa la gravedad de la diarrea, los dolores abdominales, molestias. Además, en Europa, la British Medical Journal (BMJ) la asocia con factores genéticos y cambios epigenéticos, además de efectos adversos tempranos en la vida como factores que ponen en predisposición a un individuo a padecerla.(10)
Según la AGA otro factor a considerar es la calidad de la ingesta alimentaria la cual se relaciona con los síntomas intestinales, y existe un interés creciente en el uso de la dieta en el tratamiento de pacientes con SII.(11) No obstante, estas investigaciones son en el extranjero, por lo que es fundamental tener conocimiento si este comportamiento sucede en Perú.
Es importante señalar que la población universitaria representa un grupo único para el estudio del SII debido a varios factores. Los estudiantes universitarios a menudo experimentan altos niveles de estrés, cambios significativos en sus hábitos alimentarios y de sueño, y una transición importante en sus estilos de vida, todos los cuales pueden influir en la aparición o exacerbación del SII. Además, esta etapa de la vida es crítica para el establecimiento de hábitos de salud a largo plazo.
Es así como el objetivo general de este estudio fue determinar la asociación entre hábitos alimentarios y SII en estudiantes universitarios de una institución privada en Perú. Esta investigación buscó identificar la relación entre estos factores, y asimismo proporcionar información valiosa que pueda guiar futuras intervenciones y estrategias de prevención en el ámbito universitario. Los resultados de este estudio podrían tener implicaciones importantes para la salud y el bienestar de los estudiantes universitarios, así como para las políticas de salud en instituciones de educación superior.
MÉTODOS
Diseño y población de estudio
Se realizó un diseño de estudio de tipo transversal analítico, se realizó de manera presencial en una universidad privada, ubicada en el distrito de Santiago de Surco, Lima, Perú. El estudio se llevó a cabo en el ciclo 2022-2. Para la redacción del presente estudio se ha seguido las recomendaciones estipuladas en Strenghtening the Reporting of Observational Studies in Epidemiology (STROBE).
Sujetos
La población estuvo formada por los estudiantes universitarios, a la vez que la unidad de análisis fue un estudiante universitario y se obtuvo una muestra de 503 universitarios. Se realizó un muestreo de tipo no probabilístico. Se incluyeron a las personas mayores o igual a 18 años, matriculados en el último semestre del 2022. Se excluyeron a los alumnos que ya tenían un diagnóstico médico de SII, que presentaron alguna enfermedad gastrointestinal, y estudiantes universitarios que no desearon participar en la investigación.
Procedimientos
El instrumento que se utilizó para evaluar el diagnóstico de SII fueron los criterios ROMA IV.(12) Las preguntas se basaron en si tiene alteraciones en la evacuación, cambios en la frecuencia de evacuación y cambios en la apariencia o forma de las heces, si cumplió 2 de 3 criterios tenía alta probabilidad de tener SII. Para las variables sociodemográficas se utilizó una ficha de recolección de datos que se utilizó de manera virtual. En la encuesta hubo preguntas generales que incluyeron las siguientes: Edad (en años), sexo (masculino, femenino), calidad del hábito alimentario (buena, regular, mala), ciclo académico (ciclo en el que se encuentra), fumador actual (sí, no), consumo de bebidas alcohólicas (sí, no), facultad a la que pertenece el estudiante.
Procesamiento
Los análisis estadísticos fueron realizados en el programa STATA versión 17. Para el análisis descriptivo, las variables categóricas se determinaron en frecuencias y porcentajes. En el análisis bivariado, se realizó la prueba de ji cuadrado. Al final, se realizó un modelo lineal generalizado de la familia de Poisson con varianza robusta para la obtención de la razón de prevalencia crudo (RPc) y ajustado (RPa) por las variables independientes ya mencionadas. Se consideró significativo con el valor p< 0,05 y se presentó el intervalo de confianza al 95 % (IC 95 %).
Aspectos éticos
La información recaudada cumplió con la privacidad e integridad de los participantes. Dicha investigación fue aceptada por el comité de ética de la universidad con código de registro número PI018 2022.
RESULTADOS
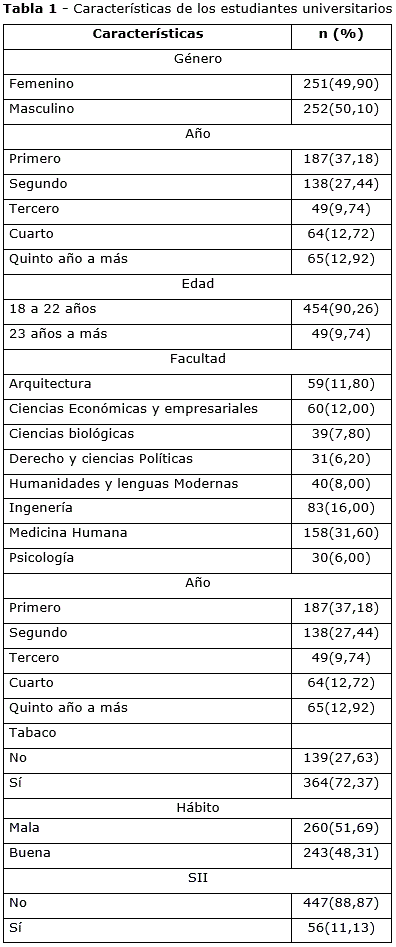
Se trabajó con un total de 503 participantes. La prevalencia de SII fue del 11,13 %.
El sexo femenino estuvo conformado por el 49,90 %. El 31,60 % son estudiantes de la facultad de Medicina Humana. Con respecto con los hábitos nocivos, el 72,37 % ha consumido tabaco alguna vez. Esto se puede visualizar en la tabla 1.
En el análisis bivariado, no se halló asociación entre la variable de estudio y el sexo (p= 0,9870). Se encontró una relación significativa entre el SII y la facultad en la que los estudiantes cursan sus estudios (p= 0,009). Los estudiantes de la facultad de ingeniería mostraron una mayor prevalencia de esta enfermedad, con un 19,28 % de los casos. Se encontró asociación significativa entre las SII y hábitos alimentarios (p=< 0,001) (tabla 2).
Con respecto al análisis de regresión de Poisson con varianza robusta crudo y ajustado para la asociación entre ingesta alimentaria y SII, los que tienen malos hábitos alimentarios tienen 1,25 veces la probabilidad de presentar SII, en comparación con los que tienen buenos hábitos. Este resultado es estadísticamente significativo (tabla 3).
DISCUSIÓN
Existen varios síntomas gastrointestinales en el interior de los Criterios Roma IV utilizados para acertar el diagnóstico del SII, estos síntomas fueron encontraron en los estudiantes universitarios que aceptaron formar parte del estudio.
Prevalencia del SII
La prevalencia de SII encontrada en nuestro estudio (11,13 %) se encuentra dentro del rango reportado en la literatura, aunque con algunas variaciones importantes a considerar. Una metaanálisis global realizado por Lovell R y otros(13) estimó una prevalencia general de SII del 11,2 %, muy similar a los hallazgos del presente estudio. Sin embargo, es importante notar que es significativa la prevalencia según la población estudiada y los criterios diagnósticos utilizados. Por ejemplo, Sperber A y otros,(14) utilizaron los criterios de Roma IV y encontraron una prevalencia global más baja, del 4,1 %, con variaciones considerables entre países. En poblaciones universitarias, las tasas tienden a ser más altas.
Por otro lado, Higuita -Gutierrez L y otros(15) reportaron una prevalencia del 14,7 % en estudiantes universitarios colombianos, mientras que Jia W y otros(16) encontraron un 12,23 % en estudiantes de medicina chinos, ambos resultados son semejantes a los hallazgo de este estudio. Una revisión sistemática de Ibrahim sobre estudiantes de medicina mostró un rango de prevalencia mucho más amplio, del 9,3 % al 35,5 %. Esta variabilidad subraya la importancia de considerar factores específicos de la población al interpretar los datos de prevalencia de SII, que incluye el contexto cultural, los hábitos alimentarios, el nivel de estrés académico y los métodos de diagnóstico empleados.
Es así como los resultados se alinean con la literatura existente, sugiere así que la población universitaria podría tener una vulnerabilidad particular al SII, debido a factores como el estrés académico, cambios en la dieta y estilo de vida asociados con la vida universitaria.
En cuanto a la prevalencia de malos hábitos alimenticios en estudiantes universitarios, este estudio encontró que el 51,69 % de los participantes presentaban malos hábitos alimentarios. Esta alta prevalencia es consistente con otros estudios en poblaciones universitarias a nivel internacional.
Por ejemplo, Yahia N y otros,(18) en un estudio realizado en una universidad de EE. UU., reportaron que el 53,5 % de los estudiantes universitarios tenían hábitos alimentarios poco saludables. De manera similar, Gámbaro A y otros,(19) encontraron que el 40 % de los estudiantes universitarios en Uruguay tenían una dieta de baja calidad.
En el contexto latinoamericano, Becerra-Bulla F y otros(20) realizaron un estudio en Colombia, encontraron que el 61,2 % de los estudiantes universitarios tenían prácticas alimentarias inadecuadas. Por otro lado, Muñoz-Cano J y otros,(21) en un estudio realizado en México, reportaron que más del 70 % de los estudiantes universitarios tenían hábitos alimentarios deficientes.
Las altas tasas de malos hábitos alimenticios en estudiantes universitarios podrían explicarse por varios factores, que incluyen la transición a una vida más independiente, presiones académicas, limitaciones de tiempo y presupuesto y la disponibilidad de comidas rápidas y poco saludables en los campus universitarios.(22)
La consistencia de estos hallazgos a través de diferentes países y contextos culturales sugiere que los malos hábitos alimenticios son un problema generalizado en la población universitaria, lo que resalta la necesidad de intervenciones específicas para mejorar la calidad de la dieta en este grupo demográfico.
Hábito alimentario y SII
El presente estudio encontró asociación entre el mal hábito alimentario y síndrome de intestino irritable, además, el 20,77 % de la muestra de estudiantes que tienen un mal hábito alimentario tienen 1,25 veces la más probabilidad de tener SII.
Diversos estudios a escala mundial evalúan asimismo la relación de esta enfermedad con el tipo de alimentación, pero específica como dieta. Por ejemplo, se encontró que las personas que siguen la dieta baja en FODMAP, la cual está compuesta por oligosacáridos, disacáridos, monosacáridos y polioles fermentables, pueden contribuir a reducir la sintomatología y presencia de esta enfermedad.(23,24,25,26) Esto puede deberse a que los carbohidratos de cadena corta tienen una absorción deficiente en el intestino delgado. Además, al ser moléculas pequeñas, poseen una alta actividad osmótica, lo que conduce a un aumento del contenido hídrico en la luz intestinal.(27,28) De forma simultánea se fermentan de inmediato por bacterias en el intestino elaborando ácidos grasos de cadena corta (AGCC) como ácido butírico y gases como dióxido de carbono (CO2), metano (CH4) e hidrógeno (H2), que pueden ocasionar un agravamiento de gases, distensión, hinchazón y diarrea, todos ellos síntomas agregado a esta entidad.(28,29,30)
La dieta baja en FODMAP tiene efectividad en un gran porcentaje de los pacientes con síndrome de intestino irritable, por lo que se podría evaluar su uso como terapia de primera línea.(23,31) De la misma manera el estudio de Jia W y otros,(16) en un estudio transversal hecho con estudiantes de la Universidad Médica de China y la Facultad de Medicina de Shenyang, que participaron 2739 estudiantes reveló que 335 de ellos fueron diagnosticados con síndrome de colon irritable (221 varones y 114 mujeres), con una prevalencia del 12,23 %, la cual presenta una prevalencia similar al hallado en el presente estudio.
En cuanto a la asociación de consumo de tabaco con SII, el estudio realizado por Mahmood K y otros(32) en el 2020, conformado por un grupo 200 fumadores y otros 200 no fumadores en el hospital de atención terciaria de Karachi, se halló que el SII fue más frecuente entre los no fumadores, mientras que en la presente investigación no se halló asociación significativa entre el consumo de tabaco y esta enfermedad; esto puede deberse a que no se consideró la frecuencia y la cantidad de consumo de tabaco en los pacientes.
Esta investigación tiene limitaciones. Por ser un estudio transversal, no se puede establecer relaciones causales entre los hábitos alimentarios y el SII. Además, la muestra abarcó estudiantes de una sola institución privada, lo que podría afectar la generalización de los resultados a otras poblaciones universitarias, en particular, de instituciones públicas o de diferentes regiones del país. La distribución de carreras en la muestra no fue homogénea, con una mayor representación de estudiantes de medicina, lo que podría influir en los resultados debido a posibles diferencias en conocimientos de salud y hábitos alimentarios entre diferentes carreras. Asimismo, el uso de un muestreo no probabilístico puede haber introducido sesgos en la selección de participantes.
Se concluyó que tener malos hábitos alimenticios aumenta la probabilidad de presentar SII, lo cual es significativo. La prevalencia de SII en la población de estudio fue del 11,13 %, mientras que el 51,69 % de los participantes presentaban malos hábitos alimentarios. Estos hallazgos subrayan la importancia de los hábitos alimentarios en la salud gastrointestinal de los estudiantes universitarios y sugieren que esta población en particular podría ser vulnerable al desarrollo de SII.
Se recomienda que futuras investigaciones exploren más a fondo la relación entre hábitos alimentarios específicos y el SII en estudiantes universitarios, así como la efectividad de intervenciones dietéticas, en esta población particular. Es crucial desarrollar estrategias para promover hábitos alimentarios saludables en el entorno universitario, lo que podría contribuir a reducir la incidencia del SII y mejorar la calidad de vida y el rendimiento académico de los estudiantes.
REFERENCIAS BIBLIOGRÁFICAS
1. Bussalleu Rivera A. Trastorno digestivo funcional: síndrome de Intestino Irritable [Internet]. Rev Gastroenterol Perú. 2002 [acceso: 12/07/2024];22(2):115-7. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1022-51292002000200001
2. Bautista Cerecedo R, Ortiz Espinosa RM, Muñoz Juárez S. Síndrome de intestino irritable en estudiantes de medicina [Internet]. Rev Fac Med México. 2011 [acceso: 10/04/2024];54(3):4-11. Disponible en: https://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0026-17422011000300002
3. Hadjivasilis A. New insights into irritable bowel syndrome: from pathophysiology to treatment [Internet]. Ann Gastroenterol.2019;32(6):554-64. DOI: 10.20524/aog.2019.0428
4. Peña Maldonado AA, Salas Flores R, González Pérez B, Guerra Cárdenas JE. Estrés psicosocial y cambios gastrointestinales en estudiantes de medicina en México [Internet]. Rev Cienc Soc. 2024 [acceso: 31/07/2024] 1:97-110. Disponible en: https://produccioncientificaluz.org/index.php/rcs/article/view/41640
5. Sperber AD, Bangdiwala SI, Drossman DA, Ghoshal UC, Simren M, Tack J, et al. Worldwide Prevalence and Burden of Functional Gastrointestinal Disorders, Results of Rome Foundation Global Study [Internet]. Gastroenterology. 2021;160(1):99-114.e3. DOI: 10.1053/j.gastro.2020.04.014
6. Pontet Y, Olano C, Pontet Y, Olano C. Prevalencia de síndrome de intestino irritable en América Latina [Internet]. Rev Gastroenterol Perú. 2021;41(3):144-9. DOI: 10.47892/rgp.2021.413.1154
7. Huerta PA, Cifuentes M, Levenstein C, Kriebel D. The Association of Occupational Psychosocial Factors with the Prevalence of Irritable Bowel Syndrome in the Chilean Working Population [Internet]. Ann Work Expo Health. 2019;63(4):426-36. DOI: 10.1093/annweh/wxz017
8. Sperber AD, Dumitrascu D, Fukudo S, Gerson C, Ghoshal UC, Gwee KA, et al. The global prevalence of IBS in adults remains elusive due to the heterogeneity of studies: a Rome Foundation working team literature review [Internet]. Gut. 2017; 66(6):1075-82. DOI: 10.1136/gutjnl-2015-311240
9. Saha L. Irritable bowel syndrome: Pathogenesis, diagnosis, treatment, and evidence-based medicine [Internet]. World J Gastroenterol WJG. 2014;20(22):6759-73. DOI: 10.3748/wjg.v20.i22.6759
10. Vasant DH, Paine PA, Black CJ, Houghton LA, Everitt HA, Corsetti M, et al. British Society of Gastroenterology guidelines on the management of irritable bowel syndrome [Internet]. Gut. 2021; 70(7):1214-40. DOI: 10.1136/gutjnl-2021-324598
11. Gibson PR, Varney J, Malakar S, Muir JG. Food Components and Irritable Bowel Syndrome [Internet]. Gastroenterology. 2015;148(6):1158-74.e4. DOI: 10.1053/j.gastro.2015.02.005
12. Mearin F, Ciriza C, Mínguez M, Rey E, Mascort JJ, Peña E, et al. Guía de práctica clínica: síndrome del intestino irritable con estreñimiento y estreñimiento funcional en adultos: concepto, diagnóstico y continuidad asistencial. (Parte 1 de 2) [Internet]. Med Fam SEMERGEN. 2017;43(1):43-56. DOI: 10.1016/j.semerg.2016.06.009
13. Lovell RM, Ford AC. Global prevalence of and risk factors for irritable bowel syndrome: a meta-analysis [Internet]. Clinical gastroenterology and hepatology. 2012; 10(7):712-721.e4. DOI: 10.1016/j.cgh.2012.02.029
14. Sperber AD, Bangdiwala SI, Drossman DA, Ghoshal UC, Simren M, Tack J, et al. Worldwide Prevalence and Burden of Functional Gastrointestinal Disorders, Results of Rome Foundation Global Study [Internet]. Gastroenterology. 2021; 160(1):99-114.e3. DOI: 10.1053/j.gastro.2020.04.014
15. Higuita-Gutiérrez LF, Martínez Quiroz WJ, Cardona-Arias JA. Prevalencia del síndrome metabólico y su asociación con características sociodemográficas en participantes de un programa público de control de enfermedades crónicas en Medellín, Colombia, en 2018 [Internet]. Diabetes, Metabolic Syndrome and Obesity. 2020;13:1161-1169. DOI: 10.2147/DMSO.S242826
16. Jia W, Liang H, Wang L, Sun M, Xie X, Gao J, et al. Associations between Abnormal Eating Styles and Irritable Bowel Syndrome: A Cross-Sectional Study among Medical School Students [Internet]. Nutrients. 2022;14(14):2828. DOI: 10.3390/nu14142828
17. Ibrahim NK. A systematic review of the prevalence and risk factors of irritable bowel syndrome among medical students [Internet]. The Turkish journal of gastroenterology. 2016; 27(1):10-16. DOI: 10.5152/tjg.2015.150333
18. Yahia N, Wang D, Rapley M, Dey R. Assessment of weight status, dietary habits and beliefs, physical activity, and nutritional knowledge among university students [Internet]. Perspectives in public health. 2016;136(4):231-244. DOI: 10.1177/1757913915609945
19. Gámbaro A, Raggio L, Dauber C, Ellis AC, Toribio Z. Conocimientos nutricionales y frecuencia de consumo de alimentos: un estudio de caso [Internet]. Archivos Latinoamericanos de Nutrición. 2011 [acceso: 31/07/2024];61(3):308-15. Disponible en: https://ve.scielo.org/scielo.php?pid=S0004-06222011000300011&script=sci_arttext
20. Becerra-Bulla F, Pinzón-Villate G, Vargas-Zárate M. Prácticas alimentarias de un grupo de estudiantes universitarios y las dificultades percibidas para realizar una alimentación saludable [Internet]. Revista de la Facultad de Medicina. 2015;63(3):457-63. DOI: 10.15446/revfacmed.v63n3.48516
21. Muñoz-Cano JM, Córdova-Hernández JA, Boldo-León XM. Ambiente obesogénico y biomarcadores anormales en escolares de Tabasco, México [Internet]. Salud en Tabasco. 2010 [31/07/2024];18(3):87-95. Disponible en: https://www.redalyc.org/pdf/487/48725011003.pdf
22. Deliens T, Clarys P, De Bourdeaudhuij I, Deforche B. Determinants of eating behaviour in university students: a qualitative study using focus group discussions [Internet]. BMC public health. 2014;14(1):53. DOI: 10.1186/1471-2458-14-53
23. Sebastián Domingo JJ, Sánchez Sánchez C. La dieta baja en FODMAP, ¿es realmente eficaz y segura en el síndrome del intestino irritable?: una revisión panorámica [Internet]. Med Fam SEMERGEN. 2020;46(8):566-76. DOI: 10.1016/j.semerg.2020.07.010
24. Biesiekierski JR, Tuck CJ. Low FODMAP diet beyond IBS: Evidence for use in other conditions [Internet]. Curr Opin Pharmacol. 2022;64:102208. DOI: 10.1016/j.coph.2022.102208
25. Gibson PR, Halmos EP, So D, Yao CK, Varney JE, Muir JG. Diet as a therapeutic tool in chronic gastrointestinal disorders: Lessons from the FODMAP journey. J [Internet]. Gastroenterol Hepatol. 2022;37(4):644-52. DOI: 10.1111/jgh.15772
26. De Palma G, Bercik P. Long-term personalized low FODMAP diet in IBS [Internet]. Neurogastroenterol. Motil Off J Eur Gastrointest Motil Soc. 2022;34(4):e14356. DOI: 10.1111/nmo.14356
27. Canicoba M, Victoria Nastasi V. La dieta reducida en FODMAPs: ventajas y controversias [Internet]. Nutr Clin EN Med. 2016;X(1):20-39. DOI: 10.7400/NCM.2016.10.1.5035
28. Algera JP, Magnusson MK, Öhman L, Störsrud S, Simrén M, Törnblom H. Randomised controlled trial: effects of gluten-free diet on symptoms and the gut microenvironment in irritable bowel syndrome [Internet]. Aliment Pharmacol Ther. 2022;56(9):1318-27. DOI:10.1111/apt.17239
29. Vedantam S, Graff E, Khakoo NS, Khakoo NS, Pearlman M. Food as Medicine: How to Influence the Microbiome and Improve Symptoms in Patients with Irritable Bowel Syndrome [Internet]. Curr Gastroenterol Rep. 2023;25(3):52-60. DOI: 10.1007/s11894-023-00861-0
30. Quigley EMM. Gastrointestinal effects of diets low in fermentable oligosaccharides, disaccharides, monosaccharides and polyols [Internet]. Curr Opin Clin Nutr Metab Care. 2022;25(4):260-4. DOI: 10.1097/MCO.0000000000000841
31. Suárez González M, Díaz Martín JJ, Jiménez Treviño S, Bousoño García C. Efecto de la alimentación saludable previa a la intervención con dieta baja en fodmap en pacientes pediátricos con síndrome de intestino irritable [Internet]. Nutr Hosp. 2018; 36(2):275-81. DOI:10.20960/nh.2234
32. Mahmood K, Riaz R, Hamid K, Haq M, Jawed H. Association of cigarette smoking with irritable bowel syndrome: A cross-sectional study [Internet]. Med J Islam Repub Iran. 2020;34(1) :72. DOI:10.34171/mjiri.34.72
Conflictos de interés
Los autores declaran que no existen conflictos de interés.
Contribuciones de los autores
Conceptualización:
Fiorella Elvira Zuzunaga Montoya.
Curación
de datos: Fiorella Elvira Zuzunaga Montoya.
Análisis
formal: Fiorella Elvira Zuzunaga Montoya.
Investigación:
Fiorella Elvira Zuzunaga Montoya, Fabiola l. Quintana-Durand.
Metodología:
Fabiola L. Quintana-Durand.
Administración
del proyecto: Fabiola L. quintana-Durand.
Software:
Fiorella Elvira Zuzunaga Montoya.
Supervisión:
Fiorella Elvira Zuzunaga Montoya, Víctor Juan Vera-Ponce.
Validación:
Víctor Juan Vera-Ponce.
Visualización:
Fiorella Elvira Zuzunaga Montoya.
Redacción
- Borrador original: Fiorella Elvira Zuzunaga Montoya.
Redacción
- Revisión y Edición: Fiorella Elvira Zuzunaga Montoya, Fabiola L. Quintana-Durand,
Víctor Juan Vera-Ponce.
Disponibilidad de datos
La base de datos recabada en esta investigación es estrictamente confidencial y no puede ser divulgada públicamente. Los datos se mantienen protegidos en un dispositivo personal encriptado, bajo la responsabilidad del autor principal. El acceso a esta información está restringido y requiere una solicitud formal dirigida al autor corresponsal, quien evaluará cada caso para asegurar la privacidad de los participantes y el cumplimiento del acuerdo de confidencialidad.