Artículo de Investigación
Factores asociados al retraso de la cirugía primaria de labio en niños con fisura labiopalatina
Factors associated with delay in primary lip surgery in children with cleft lip and palate
Carlos Eduardo Alfaro Pacheco1* https://orcid.org/0000-0003-1740-7766
Roberto Antonio Leon Manco1 https://orcid.org/0000-0001-9641-1047
Maria del Rocio Lu Chang Say1 https://orcid.org/0000-0003-4076-1202
1Universidad Peruana Cayetano Heredia. Facultad de Estomatología. Lima, Perú.
*Autor para la correspondencia. Correo electrónico: carlos.alfaro.p@upch.pe
RESUMEN
Introducción: Las guías de tratamiento para fisuras labiopalatinas recomiendan iniciar con la queiloplastía entre los 3 y 6 meses de vida, ya que su retraso impacta el plan integral y retrasa la rehabilitación.
Objetivo: Determinar los factores asociados al retraso de queiloplastía en niños portadores de fisura labio palatina en un programa social universitario.
Métodos: Estudio transversal retrospectivo con niños del programa "CRECIENDO" de la Universidad Peruana Cayetano Heredia, seleccionados por conveniencia y cuyos historiales médicos contenían las variables de investigación. De ellos, 155 pacientes que cumplieron los criterios de elegibilidad conformaron la muestra. Se evaluaron variables como el momento de la queiloplastía, características socioeconómicas y familiares, aspectos quirúrgicos y factores relacionados con el niño. Los datos se analizaron en STATA 18 mediante análisis descriptivo, ji cuadrado y regresión de Poisson (IC 95 %, p< 0,05).
Resultados: El análisis de riesgo con razón de prevalencias, demostró que las variables con significancia para el retraso de la queiloplastía son: la admisión al programa, ocupación del padre, presentar limitantes para la queiloplastía, el lugar de operación, enfermedades sistémicas y factores nutricionales (IC 95 %; p< 0,05).
Conclusiones: El retraso de la queiloplastía evidencia la influencia de factores clínicos y sociales que limitan la atención oportuna de niños con fisura labiopalatina. Fortalecer los programas integrales desde etapas tempranas, con soporte nutricional y acompañamiento familiar, es esencial. Además, se requiere consolidar redes interinstitucionales y estrategias de salud pública que reduzcan barreras y garanticen continuidad del tratamiento, mejorando su desarrollo integral.
Palabras clave: cirugía bucal; cirugía plástica; labio leporino; procedimientos quirúrgicos reconstructivos.
ABSTRACT
Introduction: Treatment guidelines for cleft lip and palate recommend performing cheiloplasty between 3 and 6 months of age, as delays affect the comprehensive treatment plan and postpone rehabilitation.
Objective: To determine the factors associated with the delay of cheiloplasty in children with cleft lip and palate in a university social program.
Methods: A retrospective cross-sectional study was conducted with children enrolled in the CRECIENDO program at Universidad Peruana Cayetano Heredia. Patients were selected by convenience sampling, and only medical records containing the study variables were included. The final sample consisted of 155 children who met the eligibility criteria. Variables analyzed included the timing of cheiloplasty, socioeconomic and family characteristics, surgical aspects, and child-related factors. Data were processed in STATA 18 using descriptive statistics, chi-square tests, and Poisson regression with prevalence ratios (95% CI, p < 0.05).
Results: Risk analysis showed significant associations between delayed cheiloplasty and several variables, including late admission to the program, father’s occupation, presence of surgical limitations, place of surgery, systemic diseases, and nutritional factors (95% CI; p < 0.05).
Conclusions: Delayed cheiloplasty reflects the combined influence of clinical and social factors that hinder timely surgical care for children with cleft lip and palate. Strengthening comprehensive programs from early stages, with nutritional support and family involvement, is essential. Furthermore, consolidating inter-institutional networks and implementing public health strategies aimed at reducing barriers can ensure continuity of treatment and improving their overall development.
Keywords: cleft lip; oral surgery; plastic surgery; reconstructive surgical procedures.
Recibido: 05/11/2024
Aprobado: 17/11/2025
INTRODUCCIÓN
El abordaje de las fisuras labiopalatinas (FLAPs) es multidisciplinario y abarca desde periodos prenatales hasta la adultez. Este tratamiento integral tiene como objetivo mejorar la calidad de vida, al centrarse en el cierre de las fisuras, la restauración de la funcionalidad, el bienestar psicológico y una integración social exitosa.(1,2,3,4)
Las guías y protocolos nacionales e internacionales del manejo del paciente con Fisura labio palatina (FLAP), proponen iniciar el plan de tratamiento integral lo más temprano posible, es decir, en las primeras semanas. Es fundamental iniciar con intervenciones prequirúrgicas que incluyan el uso de cintas faciales y dispositivos moldeadores nasoalveolares. Estas medidas tienen como objetivo modificar el patrón de crecimiento, favoreciendo la aproximación progresiva de los segmentos labiales y alveolares adyacentes a la fisura. Esta corrección temprana contribuye a optimizar las condiciones para la cirugía, al reducir la tensión en los tejidos y disminuir el riesgo de recurrencias posteriores a la intervención.(5,6,7)
La queiloplastía (Qx) o cirugía de cierre labial, es el primer procedimiento quirúrgico correctivo en el paciente portador de FLAP y debe realizarse entre el tercer y sexto mes de vida. Para su ejecución, es imprescindible garantizar determinadas medidas de seguridad orientadas al paciente pediátrico. Entre ellas, se debe verificar que se encuentre en buen estado de salud, que tenga una nutrición adecuada de acuerdo con su peso y talla, que haya recibido información completa sobre el tratamiento integral y los procedimientos quirúrgicos, y que cuente con las autorizaciones y documentos necesarios. Este proceder es imprescindible para rehabilitar las funciones de alimentación, habla, respiración, y asimismo para mejorar la estética.(8,9,10,11)
Diversos estudios nacionales e internacionales, como el de Peña-Soto C y otros,(12) en Perú, así como el de Stoneburner J y otros,(13) Butterworth S y otros,(14) Michael AI y otros,(15) en Estados Unidos, Reino Unido y Nigeria respectivamente, evidencian la persistencia de retrasos en la atención quirúrgica de pacientes con fisuras labiopalatinas, a pesar de la existencia de protocolos que establecen edades recomendadas para las intervenciones. En el caso peruano, Peña-Soto C y otros,(12) reportan una amplia brecha entre la realización de la Qx realizada alrededor de los 6 meses de edad, y procedimientos posteriores, como la reparación de fístulas, que suelen efectuarse con retraso varios años después. De forma similar, en los contextos mencionados de Estados Unidos, Reino Unido y Nigeria, se documenta que una proporción considerable de niños son operados fuera de los tiempos establecidos, especialmente en la palatoplastia. Entre las principales causas identificadas se encuentran el bajo peso, la prematuridad, las comorbilidades, las barreras idiomáticas, las condiciones socioeconómicas desfavorables y la lejanía geográfica respecto al centro quirúrgico. Incluso en sistemas en los cuales la atención es gratuita, persisten barreras clínicas y sociales que contribuyen a las demoras. Estos hallazgos reflejan la necesidad de implementar estrategias de seguimiento continuo, reducir inequidades en el acceso y adoptar enfoques multidisciplinarios que aseguren una atención quirúrgica oportuna e integral.(13,14,15)
El objetivo de esta investigación es determinar los factores asociados al retraso de queiloplastía en niños portadores de fisura labiopalatina en un programa social universitario.
MÉTODOS
Tipo de estudio y contexto
El estudio fue de diseño transversal, analítico y retrospectivo, realizado en el programa “CRECIENDO” de la facultad de Estomatología de la Universidad Peruana Cayetano Heredia (UPCH), en el período comprendido entre los años 2015 y 2019.
Sujetos
Se incluyeron 256 niños con fisuras labiopalatinas del programa "CRECIENDO" para el análisis de variables mediante la revisión de historias clínicas y bases de datos. La muestra, seleccionada por conveniencia, incluyó a pacientes con registros completos que recibieron queiloplastía en el programa entre 2015 y 2019. Se excluyeron aquellos con registros duplicados, incompletos o contradictorios, así como los que fueron operados en otros programas, lo que permitió obtener una muestra final de 155 niños.
Variables
Respecto a las variables se estudió:
El momento de queiloplastía (edad del paciente en el momento de la queiloplastía).
Entre las características socioeconómicas se analizaron:
Estado socioeconómico: medición de pobreza monetaria, dividiendo a la población en 3 categorías: no pobre, cuando el gasto per cápita cubre la canasta total de bienes y servicios; pobre, cuando solo alcanza para cubrir la canasta básica de alimentos, pero no la total; y pobre extremo, cuando el gasto es insuficiente incluso para cubrir la canasta básica.
Hacinamiento: Existencia o no se hacinamiento (Se consideró hacinamiento cuando existe un promedio superior a 3,4 personas por dormitorio).
Endeudamiento: Existencia o no de deudas familiares (Mediante la revisión del historial crediticio para identificar deudas bancarizadas, así como a través de la declaración de los familiares respecto a la existencia de deudas no bancarizadas.
Procedencia: lugar de origen de donde procede un individuo.
En cuanto a las características familiares:
Grado de instrucción de los padres y madres.
Riesgo en entorno familiar: existencia o no de condiciones negativas que afectan la dinámica familiar y comprometen la seguridad del niño, como enfermedades graves, carencias, hábitos desfavorables, violencia y conflictos.
Ocupación de los padres y madres.
De las características de la cirugía, se incluyeron:
Admisión al programa: la edad del niño al ingreso al programa "CRECIENDO".
Año del ingreso al programa: año calendario en el que el niño ingreso al programa.
Limitantes para la cirugía: existencia o no de factores médicos o hospitalarios que retrasan la intervención.
Lugar de operación: institución en la que se realizó la Qx.
Operación en campaña: si la Qx se realizó en campaña.
Acceso al lugar de atención: barreras físicas que dificultan el acceso una persona para poder acceder al lugar donde se realizan las prestaciones de salud.
Condiciones legales: factores legales que retrasan o impiden la cirugía por no estar alineados con normativas vigentes.
Respecto a las características del niño se evaluaron:
Factores nutricionales: equilibrio entre necesidades nutricionales y aporte alimenticio, analizados a través del percentil "CREED" y exámenes prequirúrgicos que detectan anemia o deficiencias de peso.
Enfermedades sistémicas: número de enfermedades.
Sexo
Tipo de fisura según la clasificación de Spina modificada por Da Silva O y otros,(16) agrupa las fisuras labio-alveolo-palatinas en 4 tipos: preforamen incisivo, transforamen incisivo, postforamen incisivo y fisuras raras de la cara. Esta clasificación se basa en la ubicación anatómica y extensión de la fisura, y es útil para el diagnóstico, planificación quirúrgica y estudios epidemiológicos.
Procesamiento de la información
La información sobre las variables de los pacientes del programa "CRECIENDO" se recopiló en Excel y se exportó a STATA 18 para el análisis estadístico. El análisis incluyó un análisis descriptivo con tablas de frecuencias y un análisis bivariado en el que se usó la prueba de ji cuadrado para identificar asociaciones. Además, se utilizó la regresión de Poisson para obtener los riesgos mediante razón de prevalencias (RP), con un nivel de confianza del 95 % y un valor de significancia de p< 0,05.
Consideraciones éticas
Se obtuvieron los permisos necesarios para llevar a cabo el estudio y acceder a las fuentes de información de las variables en las historias clínicas, anexos, formularios y bases de datos del programa “CRECIENDO”. Se codificaron los datos para garantizar el anonimato y confidencialidad de los pacientes. Asimismo, la investigación recibió la aprobación del Comité Institucional de Ética en Investigación de la UPCH, con el registro CIEI-UPCH-367-31-22.
RESULTADOS
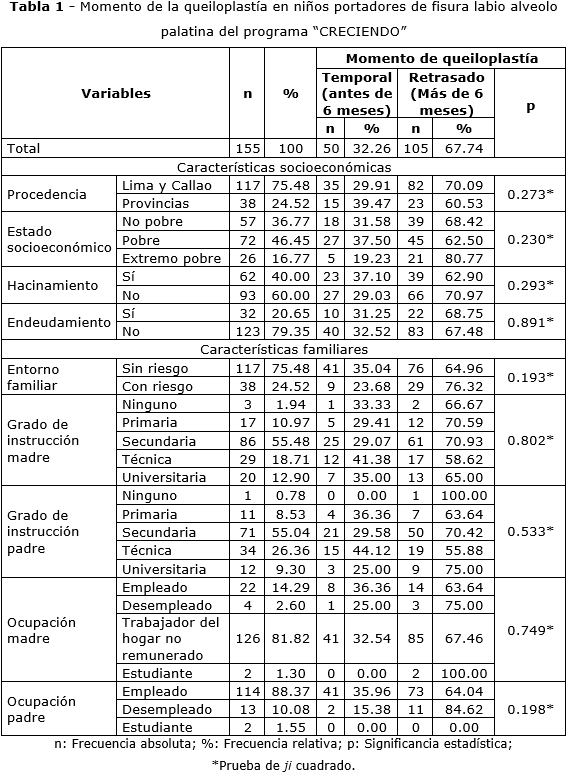
La mayoría de los pacientes fueron niños, 68,39 %. El 32,36 % recibió la queiloplastía antes de los 6 meses de edad, dentro del período ideal, mientras que el 67,74 % la experimentó con retraso. La mayoría de los pacientes, 75,48 %, procedía de Lima y Callao. y vivía en condiciones de vulnerabilidad: 46,45 % en pobreza, 16,77 % en pobreza extrema, 40 % en hacinamiento y 20,65 % con endeudamiento familiar. El ingreso ideal, antes de los 3 meses, se logró en el 92,90 %. Más de la mitad de las cirugías se realizaron en el INSN, 52,26 %. El 22,58 % presentó limitantes para la cirugía y el 14,19 % fue operado en campañas. El 94,84 % contaba con documentación en regla. En cuanto a condiciones médicas asociadas, el 61,29 % no presentaba diagnósticos adicionales. Respecto al estado nutricional, el 70,97 % se encontraba dentro de parámetros normales, el 5,81 % padecía anemia, el 12,90 % bajo peso y el 10,32 % ambas condiciones. Las fisuras más comunes fueron la unilateral transforamen completa izquierda, 30,97 %, y la bilateral transforamen completa, 30,32 %. La variable momento de Qx, mostró asociación con las limitantes para la cirugía en el análisis mediante la prueba ji-cuadrado (p< 0,01), así como con el año de ingreso, enfermedades sistémicas, lugar de operación y factores nutricionales, analizados con la prueba ji-cuadrado corregida por Yates (p< 0,01) (tabla 1 y tabla 2).
El análisis de riesgo mediante razones de prevalencia (RP) identificó asociaciones significativas entre el retraso en la Qx y diversas variables, como la admisión al programa, ocupación del padre, limitantes para la cirugía, lugar de operación, factores nutricionales y enfermedades sistémicas. Los niños con padres empleados y los admitidos antes de los 3 meses en el programa presentaron menor riesgo de retraso en comparación con aquellos con padres desempleados (RP: 1,32; IC 95 %: 1,01-1,73; p= 0,043) y los que ingresaron de forma tardía (después de los 3 meses) (RP: 1,38; IC 95 %: 1,11-1,72; p= 0,004). En cuanto al lugar de operación, quienes se atendieron en el CDD de la UPCH presentaron un mayor riesgo de retrasarse en la Qx en comparación con otros centros: INSN (RP: 0,71; IC 95 %: 0,60-0,85; p< 0,001), en clínicas particulares (RP: 0,52; IC 95 %: 0,35-0,78; p= 0,001), y en el MINSA (RP: 0,60; IC 95 %: 0,41-0,88; p= 0,008). Asimismo, los pacientes sin limitantes tuvieron una frecuencia significativamente menor de demora frente a aquellos con alguna limitación (RP:1,44; IC 95 %: 1,19-1,73; p< 0,001). Los menores sin enfermedades sistémicas mostraron menor riesgo de retraso que los que tenían una patología (RP: 1,73; IC 95 %: 1,39-2,14; p< 0,001) o que los tenían 2 (RP: 1,78; IC 95 %: 1,45-2,14; p< 0,001). Finalmente, lo niños con estado nutricional adecuado presentaron menos probabilidad de demora frente a quienes tenían anemia (RP:1,50; IC 95 % 1,14-1,99; p= 0,004), bajo peso (RP:1,44; IC 95 %: 0,13-1,83; p= 0,003) o ambas condiciones (RP: 1,59; IC 95 %: 1,30-1,94; p< 0,001) (tabla 3 y tabla 4).
DISCUSIÓN
Las FLAPs son malformaciones faciales que generan hendiduras en el labio superior, alveolos dentales y estructuras velopalatinas, cuya corrección quirúrgica es clave para restaurar la función y estética.(3,5,15,17) El programa "CRECIENDO" recomienda realizar la Qx entre los 3 y 6 meses, tras un tratamiento prequirúrgico con moldeador nasoalveolar y cintas faciales. Las guías de atención sugieren realizar la cirugía en igual momento para evitar dificultades en la reconstrucción debido a la delicadeza de los tejidos antes de los 3 meses y reducir los riesgos anestésicos. Además, este intervalo permite detectar anomalías no evidentes al nacer y evita demoras en el tratamiento integral y la rehabilitación si la cirugía se retrasa más allá de los 6 meses.(5,15,17)
En este estudio, aproximadamente dos tercios de los participantes fueron hombres, mientras que el tercio restante correspondió a mujeres, distribución similar a la reportada en la investigación de Lozada AF y otros,(18) que reportan más varones. Por el contrario, González MC y otros(19) en 2011 encuentran mayor frecuencia en niñas, 58 % frente a 42 %. Mondragón S,(20) en su estudio no observa diferencias significativas entre sexos, lo que indica variabilidad en la frecuencia de las FLAPs según el sexo. En cuanto al nivel socioeconómico, la mayoría de los pacientes procedía de sectores vulnerables, en condición de pobreza o pobreza extrema. Estos datos coinciden con los estudios de Mondragón S y otros(20) y de Gallego R,(17) que asocian niveles económicos bajos con un mayor riesgo de FLAPs, y subrayan la influencia de la mala alimentación y la falta de suplementos vitamínicos durante el embarazo.
En la mayoría de los niños evaluados no se identificaron comorbilidades adicionales a la FLAP. En los casos en sí estuvieron presentes, predominó la presencia de una o 3 afecciones asociadas. Es común que los padres retrasen las terapias para FLAPs hasta estabilizar otras condiciones graves. Otros estudios, como el de Arevalo M y otros(21) asocian el 10,71 % de las FLAPs al síndrome polimalformativo y en 6,63 % al síndrome de Down. Asimismo, esta investigación identificó que algunos pacientes presentaban anemia, otros mostraban un peso por debajo del esperado, y un número reducido reunía ambas alteraciones nutricionales. Para ser candidatos a cirugía, los niños deben estar en buen estado de salud y con un peso adecuado, por lo que es fundamental un seguimiento nutricional y de peso para minimizar riesgos.(22,23)
Esta investigación reveló que los hijos de padres desempleados enfrentan mayores retrasos en la Qx , asociadas a barreras económicas como los costos de transporte y estadía. En contraste, Beltrán CMD,(24) en 2009 reporta un porcentaje muy bajo de padres desempleados (2,9 %), mientras que en la investigación realizada por Pons-Bonals A y otros(25) entre 2011 y 2014, todos los padres estaban empleados. Sin embargo, ninguno de estos estudios evalúa el impacto de la ocupación de los padres en el tratamiento integral.(24,25)
En el programa “CRECIENDO”, la mayoría de los pacientes ingresaron antes de los 3 meses, lo que se relacionó con menos retrasos en la cirugía. El ingreso temprano mostró un efecto protector, ya que estos pacientes experimentaron menos retrasos en comparación con quienes ingresaron tarde. La pesquisa de Santiago CL y otros,(26) en México, un 31 % de los niños con FLAPs son asistidos de forma tardía, lo que retrasa el inicio de los tratamientos.
Los pacientes intervenidos en el Centro Dental Docente de la UPCH mostraron mayor riesgo de retraso en comparación con aquellos intervenidos en otras instituciones, lo que podría deberse a que, entre 2015 y 2016, el programa “CRECIENDO” se encontraba aún en su fase piloto. Una proporción menor de niños fueron operados en campañas quirúrgicas, mientras que la mayoría recibió tratamiento en establecimientos con seguimiento clínico continuo, lo cual resulta esencial para asegurar una recuperación integral. Por otro lado, la variable limitante para la Qx (factores clínicos, hospitalarios y estomatológicos) se exhibió significantes en los niños que las presentaban comparados con los niños que no las tenían.
El estudio también mostró que el estado nutricional se asoció con el retraso en la Qx. Se encontró que los pacientes con anemia, desnutrición o ambas condiciones tienen un mayor riesgo de retraso en la cirugía en comparación de los que no presentaban estos problemas de salud. Los candidatos a cirugía deben estar en buen estado de salud y con un peso adecuado, ya que una nutrición deficiente puede aumentar las complicaciones quirúrgicas, como retraso en la cicatrización y atrofia muscular. Estudios como los de Rafisa y otros,(23) Kaye A y otros,(27) y Miranda GS y otros,(28) evidencian que los trastornos nutricionales son más frecuentes en niños menores de 5 años con fisuras labiopalatinas, especialmente en los menores de 2 años. Asimismo, Kaye A y otros,(27) y Miranda GS y otros,(28) reportan que los niños con fisuras que comprometen el paladar presentan mayores dificultades en el crecimiento y un estado nutricional más desfavorable en comparación con aquellos que solo tienen fisuras labiales.
El estudio presenta limitaciones debido a que el programa “CRECIENDO” tiene un enfoque social, centrado en personas de bajos recursos, lo que puede sesgar los resultados y limitar su aplicabilidad a toda la población con FLAPs en Perú. Además, al ser retrospectivo, se basó en historias clínicas y bases de datos, lo que restringe el análisis de variables adicionales como la percepción de los padres sobre el retraso de la Qx, así como una evaluación socioeconómica más profunda o factores relacionados con el acceso y transporte. La ausencia de grupos de control impidió realizar comparaciones directas. Aunque las investigaciones sobre los factores que contribuyen al retraso de la cirugía son limitadas, este estudio es relevante al señalar que múltiples componentes influyen en el retraso del tratamiento integral. Por ello, es fundamental considerar las posibles situaciones adversas para evitar demoras en las fases iniciales del tratamiento.
Explorar el impacto psicosocial y terapéutico de los retrasos quirúrgicos en niños con FLAPs, evaluar la eficacia, sostenibilidad e impacto del programa “CRECIENDO”, y profundizar en los determinantes sociales que limitan el acceso oportuno a la cirugía, constituyen líneas de investigación prioritarias. Estos estudios pueden generar evidencia valiosa para optimizar la atención integral, mejorar la calidad de vida de los pacientes y reducir las inequidades en el tratamiento de esta condición.
En conclusión, el retraso de la queiloplastía evidencia la influencia de factores clínicos y sociales que limitan la atención oportuna de niños con fisura labiopalatina. Fortalecer los programas integrales desde etapas tempranas, con soporte nutricional y acompañamiento familiar, es esencial. Además, se requiere consolidar redes interinstitucionales y estrategias de salud pública que reduzcan barreras y garanticen continuidad del tratamiento, mejorando su desarrollo integral.
Agradecimientos
A las autoridades del Departamento Académico de Cirugía bucal y Maxilofacial, y del programa “CRECIENDO” de la Universidad Peruana Cayetano Heredia por hacer factible la realización de esta investigación.
REFERENCIAS BIBLIOGRÁFICAS
1. Vyas T, Gupta P, Kumar S, Gupta R, Gupta T, Singh HP. Cleft of lip and palate: A review [Internet]. J Family Med Prim Care. 2020; 9(6):2621-25. DOI: 10.4103/jfmpc.jfmpc_472_20
2. Aycart MA, Caterson EJ. Advances in Cleft Lip and Palate Surgery [Internet]. Medicina (Kaunas). 2023; 59(11):1932. DOI: 10.3390/medicina59111932
3. Bhat N, Thakur K, Bhardwaj N, Nandan H, Rawat A, Lathwal A. Cleft Lip and Palate: A Review [Internet]. Ann Med Health Sci Res. 2020 [acceso: 30/06/2021]; 10:927-30. Disponible en: https://www.amhsr.org/articles/cleft-lip-and-palate-a-review.pdf
4. Palmero PJ, Rodríguez M. Labio y paladar hendido: conceptos actuales [Internet]. Acta Médica Grupo Ángeles. 2019 [acceso: 05/07/2021]; 17(4):372-9. Disponible en: http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S1870-72032019000400372&lng=es
5. Chang L, Huang Q, Ren Z, Wang Y, Jiao Y, Tao Y, et al. Influence of presurgical nasoalveolar molding (PNAM) treatment in maxillary dental arch width and nasolabial symmetry in patients with unilateral complete cleft lip and palate [Internet]. J Clin Pediatr Dent. 2023; 47(6):155-62. DOI: 10.22514/jocpd.2023.090
6. Rossell-Perry P, Olivencia-Flores C, Delgado-Jimenez M, Ormeño-Aquino R. Surgical Nasoalveolar Molding: A Rational Treatment for Bilateral Cleft Lip Nose and Systematic Review [Internet]. Plast Reconstr Surg Glob Open. 2020; 8(9):e3082. DOI: 10.1097/GOX.0000000000003082
7. Shaik N, Eggula A, Pudi S, Yemineni BC, Jagati S, Cheduravally TR. Presurgical Orthopedic Nasoalveolar Molding in Cleft Lip and Cleft Palate: Case Report [Internet]. Int J Clin Pediatr Dent. 2023; 16(4):659-62. DOI: 10.5005/jp-journals-10005-2487
8. Facultad de Estomatología, Universidad Peruana Cayetano Heredia. Programa CRECIENDO. Estomatología UPCH [Internet]. Lima: UPCH; 2023[acceso: 25/02/2025]. Disponible en: https://estomatologia.cayetano.edu.pe/centro-dental-docente/programa-creciendo/
9. Ferreira AN, Da Costa GC. Primary care in early cleft lip and palate rehabilitation: A dental perspective [Internet]. J Family Med Prim Care. 2022; 11(3):1212-5. DOI: 10.4103/jfmpc.jfmpc_990_21
10. Aycart MA, Caterson EJ. Advances in Cleft Lip and Palate Surgery [Internet]. Medicina (Kaunas). 2023; 59(11):1932. DOI: 10.3390/medicina59111932
11. Ministerio de Salud. Guía Clínica AUGE Fisura Labiopalatina. Santiago de Chile. Minsal; 2015. [acceso: 05/07/2021]. Disponible en: https://diprece.minsal.cl/wrdprss_minsal/wp-content/uploads/2016/03/guia-FisuraLabioPalatina-2015-CM.pdf
12. Peña-Soto C, Arriola-Guillén LE, Díaz-Suyo A, Flores-Fraile J. Clinical and epidemiological profile of cleft lip and palate patients in Peru, 2006–2019 [Internet]. J Clin Exp Dent. 2021; 13(11):e1118-23. DOI: 10.4317/jced.58976
13. Stoneburner J, Munabi NCO, Nagengast ES, Williams MS, Goel P, Auslander A, et al. Factors Associated With Delay in Cleft Surgery at a Tertiary Children's Hospital in a Major US Metropolitan City [Internet]. Cleft Palate Craniofac J. 2021; 58(12):1508-16. DOI: 10.1177/1055665621989508
14. Butterworth S, Rivers C, Fullarton M, Murphy C, Beale V, Neil-Dwyer J, et al. A closer look at delayed primary cleft surgery and unrepaired cleft lip and/or palate in 5 UK cleft centers [Internet]. Cleft Palate Craniofac J. 2022; 59(6):724‑31. DOI: 10.1177/10556656211021700
15. Michael AI, Olorunfemi G, Olusanya A, Oluwatosin O. Trends of cleft surgeries and predictors of late primary surgery among children with cleft lip and palate at the University College Hospital, Nigeria: a retrospective cohort study [Internet]. PLoS One. 2023; 18(1):e0274657. DOI: 10.1371/journal.pone.0274657
16. Da Silva O, Ferrari FM, Rocha DL, Freitas JA. Classificação das fissuras lábio-palatais: breve histórico, considerações clínicas e sugestão de modificação [Internet]. Rev Bras Cir. 1992;82(2):59-65. [acceso: 18/09/2025]. Disponible en: https://repositorio.usp.br/item/000838434
17. Gallego R. Características y estado nutricional de los pacientes intervenidos de fisura labiopalatina [Internet]. [Trabajo de grado para optar el grado de doctor]. Zaragoza: Universidad de Zaragoza. 2021. [acceso: 01/05/2024]. Disponible en: https://zaguan.unizar.es/record/106310/files/TESIS-2021-226.pdf?version=1
18. Lozada AF, Marroquín AP, Duque AM. Caracterización de pacientes con fisuras labiopalatinas atendidos en el Hospital Universitario del Valle en el periodo 2002-2011 [Internet]. Univ Odontol. 2014; 33(70):79-84. DOI: 10.11144/Javeriana.UO33-70.cpfl
19. González MC, Téllez-Merchán M, Canchano F, Rojas Y, Trujillo MI. Calidad de vida y salud oral en una población colombiana con labio y/o paladar fisurado [Internet]. Univ Odontol. 2011 [acceso: 05/07/2021]; 30(64):73-82. Disponible en: https://link.gale.com/apps/doc/A309589017/IFME?u=anon~8ed1c5f0&sid=googleScholar&xid=11cb2d16
20. Mondragón S, Carrascal M, Hernández D, Sarmiento O, Fernández K, Noriega M. Caracterización de usuarios con fisura labiopalatina atendidos por Operación Sonrisa en Cartagena [Internet]. Rev Aret. 2014 [acceso: 05/07/2021]; 14(1):120-6. Disponible en : https://dialnet.unirioja.es/servlet/articulo?codigo=5108952
21. Arévalo M, Sánchez L. Frecuencia de fisura labiopalatal en pacientes del Hospital Vicente Corral Moscoso enero 2010 - diciembre 2015 [Internet]. [Tesis para optar por el título de Licenciado en Fonoaudiología]. Cuenca: Universidad de Cuenca; 2017. [acceso: 01/05/2024]. Disponible en: https://dspace.ucuenca.edu.ec/handle/123456789/27475
22. Giridhar VU. Role of nutrition in oral and maxillofacial surgery patients [Internet]. Natl J Maxillofac Surg. 2016; 7(1):3-9. DOI: 10.4103/0975-5950.196146
23. Rafisa A, Sarilita E, Delage B, Munger RG, Mossey PA. Situational analysis of nutritional status among 1899 children presenting with cleft lip and/or palate in Indonesia [Internet]. J Glob Health. 2023; 13:04127. DOI: 10.7189/jogh.13.04127
24. Beltrán CMD. Características epidemiológicas en pacientes con fisura labiopalatina [Internet]. Arch Inv Mat Inf. 2009 [acceso: 05/07/2021]; 1(3):105-9. Disponible en: https://www.medigraphic.com/pdfs/imi/imi-2009/imi093c.pdf
25. Pons-Bonals A, Pons-Bonals L, Hidalgo-Martínez S, Sosa-Ferreyra C. Estudio clínico-epidemiológico en niños con labio paladar hendido en un hospital de segundo nivel [Internet]. Bol Med Hosp Infant Mex. 2017; 74(2):107-21. DOI: 10.1016/j.bmhimx.2016.11.008
26. Santiago CL, Camacho RD, Sánchez JB, Mendoza DJG. Características epidemiológicas y presentación clínica de pacientes con fisura labio palatina ingresados al Centro de Especialidades Odontológicas de mayo 2014 a mayo 2019 [Internet]. Arch Inv Mat Inf. 2019; 10(2):60-4. DOI: 10.35366/93506
27. Kaye A, Thaete K, Snell A, Chesser C, Goldak C, Huff H. Initial nutritional assessment of infants with cleft lip and/or palate: interventions and return to birth weight [Internet]. Cleft Palate Craniofac J. 2017; 54(2):127-36. DOI: 10.1597/15-163
28. Miranda GS, Marques IL, de Barros SP, Arena EP, de Souza L. Weight, length, and body mass index growth of children under 2 years of age with cleft lip and palate [Internet]. Cleft Palate Craniofac J. 2016; 53(3):264-71. DOI: 10.1597/14-003
Conflictos de interés
Los autores declaran que no existen conflictos de interés relacionados con esta investigación.
Información financiera
Los autores manifiestan que este estudio no contó con ninguna fuente de financiación.
Contribuciones de los autores
Conceptualización: Carlos Eduardo Alfaro Pacheco, Roberto Antonio Leon Manco. Curación de datos: Carlos Eduardo Alfaro Pacheco
Análisis formal: Roberto Antonio Leon Manco.
Adquisición de Financiamiento: Carlos Eduardo Alfaro Pacheco.
Investigación: Carlos Eduardo Alfaro Pacheco.
Metodología: Carlos Eduardo Alfaro Pacheco, Roberto Antonio Leon Manco, Maria del Rocio Lu Chang Say.
Administración de proyecto: Carlos Eduardo Alfaro Pacheco.
Recursos: Maria del Rocio Lu Chang Say.
Validación: Roberto Antonio Leon Manco, Maria del Rocio Lu Chang Say.
Visualización: Carlos Eduardo Alfaro Pacheco.
Redacción: preparación del borrador original: Carlos Eduardo Alfaro Pacheco.
Redacción: revisión y edición: Roberto Leon Manco, Maria del Rocio Lu Chang Say
Disponibilidad de datos
Archivo complementario: Base de datos de investigación retraso de queiloplastía oficial. Microsoft Excel 365. Disponible en: https://revmedmilitar.sld.cu/index.php/mil/libraryFiles/downloadPublic/112