Presentación de Caso
Lesiones bucales como forma de presentación de la lepra lepromatosa
Oral lesions as a form of presentation of lepromatous leprosy
Blanca Duarte Rodríguez1* https://orcid.org/0000-0001-7261-7665
Lilibet Crespo Hernández1 https://orcid.org/0000-0002-5525-015X
Yaritza Curbelo Valle1 https://orcid.org/0009-0004-7771-317X
José Manuel Pérez Castillo1 https://orcid.org/0000-0002-7127-5680
Eliany León Figueredo2 https://orcid.org/0009-0004-4977-6077
Maritza Isi Suárez Chávez3 https://orcid.org/0009-0001-9063-4466
1Policlínico Docente Provincial “José Lemus Mirabal”. Pinar del Río, Cuba.
2Universidad de Ciencias Médicas de Cienfuegos. Cienfuegos, Cuba.
3Universidad de Ciencias Médicas de Granma. Granma, Cuba.
*Autor para la correspondencia. Correo electrónico: blancaduarte@infomed.sld.cu
RESUMEN
Introducción: La lepra es una enfermedad infecciosa crónica de distribución tropical. Las lesiones bucales aunque posibles son infrecuentes y suelen ser indoloras.
Objetivo: Describir la inusual presentación de lepra lepromatosa en un paciente.
Caso Clínico: Paciente masculino de 41 años de edad, de piel blanca, con antecedentes de lesiones aftosas recurrentes en la mucosa bucal desde enero de 2022. A pesar de haber acudido a múltiples consultas y de haber recibido tratamientos, no se logró resolver su cuadro clínico. Dos años después de la aparición de los primeros síntomas fue internado en una institución cerrada y se le diagnosticó lepra lepromatosa, En la actualidad, sigue en tratamiento y su evolución es favorable.
Conclusiones: Este caso pone de manifiesto la dificultad de diagnosticar la lepra cuando las lesiones bucales son la forma de presentación, ya que esta enfermedad rara vez se tiene en cuenta en estos contextos clínicos.
Palabras clave: lepra; manifestaciones bucales; Mycobacterium leprae; úlceras bucales.
ABSTRACT
Introduction: Leprosy is a chronic infectious disease of tropical distribution. Oral lesions, although possible, are rare and usually painless.
Objective: To describe the unusual presentation of lepromatous leprosy in a patient.
Clinical Case: A 41-year-old male patient with white skin presented with a history of recurrent aphthous lesions on the oral mucosa since January 2022. Despite multiple consultations and treatment, his clinical condition remained unresolved. He was admitted to a closed institution and diagnosed with lepromatous leprosy two years after the onset of symptoms. He is currently undergoing treatment and is progressing favorably.
Conclusions: This case highlights the difficulty of diagnosing leprosy when oral lesions are the presentation, as this disease is rarely considered in these clinical settings.
Keywords: leprosy; Mycobacterium leprae, oral manifestations; oral ulcer.
Recibido: 11/02/2025
Aprobado: 04/08/2025
INTRODUCCIÓN
La lepra (del griego lepi, significa escamas en un pez), o enfermedad de Hansen (EH), es descrita por primera vez en los antiguos textos indios del siglo VI a.C. Es una enfermedad granulomatosa crónica de los nervios periféricos y los músculos del tracto respiratorio superior, causada por las bacterias Mycobacterium leprae y Mycobacterium lepromatosis. La carga mundial de lepra ha disminuido, de 5,2 millones de casos en 1985 a 204 800 casos a finales de 2009, con una tasa de prevalencia de < 1 por 10 000.(1,2,3) En Cuba la tasa de prevalencia de lepra por cada 10 000 habitantes fue de 0,1 en 2023.(4)
Se han informado lesiones orales en el 20 % de los pacientes con EH. La manifestación oral típica implica la infiltración del paladar duro.(5,6)
Dada la rareza de las manifestaciones bucales en la lepra lepromatosa, especialmente en su presentación inicial, y los frecuentes retrasos en el diagnóstico asociados, el objetivo de este estudio es describir la inusual presentación de la lepra lepromatosa en un paciente.
CASO CLÍNICO
Se trata de un paciente masculino de 41 años de edad, de piel blanca, interno desde hace 5 años, en una institución cerrada de la provincia de Pinar del Río. Refiere que, desde el 10 de enero de 2022, presenta “llagas en la boca” que “aparecen y desaparecen solas”, muy dolorosas al inicio, que mejoran con los días, y que ocasionalmente le provocan “dolor de garganta”. En abril de 2022 acudió a la primera consulta médica en la institución debido a estos síntomas y, en el examen de la cavidad bucal, se visualizaron lesiones ulceradas (aftas) en toda la mucosa oral, así como exudados en la pared posterior de la orofaringe. El cuadro inicial se interpretó como una faringoamigdalitis aguda asociada a estomatitis aftosa, por lo que se prescribió un tratamiento con antibióticos durante 7 días con remisión una vez concluido el tratamiento.
Entre 2022 y 2023 acudió a consultas de diferentes especialidades al continuar con múltiples lesiones ulceradas recurrentes en toda la mucosa oral, las encías y en la lengua. Se interpretó como una estomatitis aftosa recidivante, por lo que se le administraron vitaminas orales y, en una ocasión, esteroides orales. Las lesiones desaparecían al concluir el tratamiento. En junio de 2024, comenzó a notar unos “quistecitos en los pies”, y “adormecimiento en esa zona”, por eso acudió al médico de la institución. En el examen físico se constató un aumento de volumen en el dorso de la pierna izquierda, no doloroso, que no desapareció luego de ser tratado con piroxicam en tabletas.
Tras múltiples reevaluaciones con diagnósticos diferenciales que incluyeron eritema nudoso leproso, el paciente fue remitido al Servicio de Dermatología el 18 de junio de 2024 para valoración especializada.
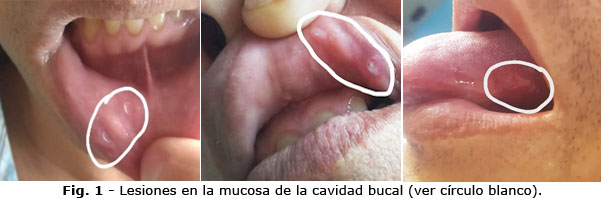
Mediante el examen clínico dermatoneurológico, se observaron, en la cavidad bucal (Fig. 1), lesiones ulceradas de fondo sucio en la mucosa oral interna del labio superior e inferior, en las encías y en la lengua con formación de úlceras. Se palparon nódulos eritematosos (Fig. 2) en la cara anterior de la pierna izquierda y en la cara posterior de la pierna derecha, disminución de la sensibilidad táctil, dolorosa y térmica en esos sitios. Ligera pérdida de vello en la ceja derecha.
Se planteó el diagnóstico de un eritema nudoso leproso y se indicó una baciloscopia.
Resultado de la baciloscopia.
Aurícula derecha. Índice bacteriológico codificación 0.
Codo derecho. Índice bacteriológico codificación 2. Índice morfológico 25,9 %.
Aurícula izquierda. Índice bacteriológico codificación 1. Índice morfológico 100 %.
Codo izquierdo. Índice bacteriológico codificación 1. Índice morfológico 100 %.
Fosa nasal derecha. Índice bacteriológico codificación 2. Índice morfológico 100 %.
Fosa nasal izquierda. Índice bacteriológico codificación 1. Índice morfológico.
Ante las evidencias clínicas y bacteriológicas, se emitió el diagnóstico de lepra lepromatosa según lo establecido por el Programa Nacional de Prevención y Control de la Lepra (PCL).
Se inició un régimen de 12 meses para lepra multibacilar, consistente en:
Dosis mensual supervisada: rifampicina 600 mg (una dosis), clofazimina 300 mg (una dosis) y dapsona 100 mg (una dosis).
Dosis diaria autoadministrada: dapsona 100 mg y clofazimina 50 mg desde el día 2 hasta el día 28 de cada mes, seguido de 5 días de descanso.
Se estableció seguimiento por Dermatología, con exámenes de química sanguínea evolutivos, hasta culminar el ciclo anual, y la realización de baciloscopia anual durante 5 años. En un plazo de 30 días hábiles que establece el PCL, se realizó el control de foco. En la encuesta epidemiológica se detectaron 44 contactos intradomiciliarios de primer orden, 2 contactos intradomiciliarios de segundo orden y 2 extradomicilarios.
COMENTARIOS
La afectación de la mucosa oral, nasal y los huesos faciales en la lepra causa importantes complicaciones médicas y odontológicas. La vía aérea superior es la principal ruta de entrada y eliminación del bacilo.(7) Las lesiones predominan en zonas bucales de menor temperatura superficial. Los sitios principales son la encía anterior maxilar, el paladar duro y blando, la úvula y la lengua. En la lepra avanzada, la boca puede convertirse en un reservorio bacilar, por lo que actúa como un factor de riesgo significativo para la transmisión.(1,8)
Las lesiones cutáneas de la lepra lepromatosa típicamente suelen ser asintomáticas en etapas iniciales y evolucionan de forma insidiosa. La menor incidencia observada en la actualidad en comparación con informes previos(1,5,9,10) se debe a que el tratamiento actual es más efectivo y se inicia más temprano.
A pesar de la evolución de 2 años el caso actual no presenta daños neurológicos ni otra discapacidad. El diagnóstico fue tardío, por eso no se pudo determinar la fuente de infección.
Las lesiones orales asociadas a la lepra presentan características inespecíficas y, con frecuencia, los médicos las pasan por alto o las diagnostican mal. Así, el papel de los odontólogos, es crucial para el diagnóstico temprano de estas lesiones.
Ética y consentimiento
Los autores obtuvieron el consentimiento informado del paciente para publicar los resultados de la investigación.
REFERENCIAS BIBLIOGRÁFICAS
1. Vohra P. Oral and Systemic Manifestations in Leprosy a Hospital Based Study with Literature Review [Internet]. Indian J Dermatol. 2022; 67(6):631-8. DOI: 10.4103/ijd.IJD_322_19
2. Mezaiko E, Rosa Silva L, Paiva Prudente T, de Freitas Silva BS, Yamamoto Silva FP. Prevalence of oral manifestations of leprosy: a systematic review and meta-analysis [Internet]. Oral Surg Oral Med Oral Pathol Oral Radiol. 2024; 137(4):362-71. DOI: 10.1016/j.oooo.2023.12.787
3. do Espírito Santo RB, Serafim RA, Loureiro RM, Gonçalves DVC, Sumi DV, de Mello RAF, et al. Clinical and radiological evaluation of maxillofacial and otorhinolaryngological manifestations of Hansen's disease [Internet]. Sci Rep. 2022; 12(1):14912. DOI: 10.1038/s41598-022-19072-0
4. Ministerio de Salud Pública. Anuario Estadístico de Salud Pública 2023: La Habana: Dirección Nacional de Registros Médicos y Estadísticas [Internet]. 2024 [acceso: 03/01/2025]; pp 91-95. Disponible en: https://www.paho.org/sites/default/files/2025-02/anuario-estadistico-salud-2023-ed-2024.pdf
5. Gupta B, Gupta S, Chaudhary M, Raj AT, Patil S. Oro-facial manifestations in lepromatous leprosy patients in Central India: clinical findings from a cross-sectional study [Internet]. Clin Oral Investig. 2020; 24(6):1981-6. DOI: 10.1007/s00784-019-03061-1
6. Panigrahi R, Priyadarshini SR, Sahoo PK, Alam T, Saeed S, Hasan S. Lepromatous Leprosy Manifesting As Chronic Macrocheilia: Report of a Rare Case [Internet]. Cureus. 2023; 15(10):e47859. DOI: 10.7759/cureus.47859
7. Lighterman I, Watanabe Y, Hidaka T. Leprosy of the oral cavity and adnexa [Internet]. Oral Surg Oral Med Oral Pathol. 1962;15:1178-94. DOI: 10.1016/0030-4220(62)90153-6
8. Scheepers A. Correlation of oral surface temperatures and the lesions of leprosy [Internet]. Int J Lepr Other Mycobact Dis. 1998 [acceso: 21/01/2025]; 66(2):214-7. Disponible en: https://pubmed.ncbi.nlm.nih.gov/9728454/
9. Vohra P, Rahman MSU, Subhada B, Tiwari RVC, Nabeel Althaf MS, Gahlawat M. Oral manifestation in leprosy: A cross-sectional study of 100 cases with literature review [Internet]. J Family Med Prim Care. 2019; 8(11):3689-94. DOI: 10.4103/jfmpc.jfmpc_766_19
10. Moronta Castellano G, Villarroel-Dorrego M, Crespo Lessmann L. Caracterización de lesiones bucales de pacientes con enfermedad de Hansen [Internet]. Actas Dermo-Sifiliográficas. 2020; 111(8):671-7. DOI: 10.1016/j.ad.2020.05.007
Conflictos de interés
Los autores declaran que no existen conflictos de interés.
Información financiera
No se declaran fuentes de financiamiento.
Disponibilidad de datos
Los datos utilizados para la presentación del caso corresponden al Policlínico Docente Provincial “José Lemus Mirabal”. Pinar del Río, Cuba.