Presentación de Caso
Síndrome de Fahr en paciente oncológico
Fahr's Syndrome in an Oncology Patient
Alejandro Manuel Pérez Fonteboa1* https://orcid.org/0000-0002-1929-0736
Danay Corrales Otero2 https://orcid.org/0000-0002-1522-2357
Hector Montalvo Gonzalez3 https://orcid.org/0009-0003-7116-6534
Lucien Gregoria Bory Porras1 https://orcid.org/0000-0001-6469-031X
Luis Enrique Alsina Tul1 https://orcid.org/0000-0003-2207-1793
Claudia San Loys Bou1 https://orcid.org/0009-0008-9627-0609
Karla Paiffer Sosa1 https://orcid.org/0009-0004-0258-0261
1Instituto de Oncología y Radiobiología. Servicio Oncología Médica. La Habana, Cuba.
2Instituto de Oncología y Radiobiología. Servicio Imagenología. La Habana, Cuba.
3Instituto de Oncología y Radiobiología. Servicio Neurología. La Habana, Cuba.
*Autor para la correspondencia. Correo electrónico: aleperezfonteboa96@gmail.com
RESUMEN
Introducción: El síndrome de Fahr es una enfermedad rara y de baja incidencia, caracterizada por el desarrollo de depósitos de calcio en estructuras cerebrales, con cuadro un sintomático inespecífico y curso variable según su etiología.
Objetivo: Destacar la rareza y el reto diagnóstico que supone el síndrome de Fahr, diagnosticado en un paciente con una enfermedad oncológica.
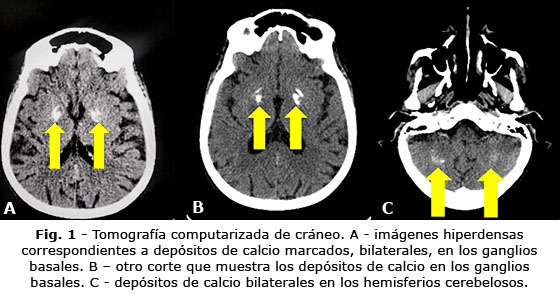
Caso Clínico: Paciente de sexo femenino, 69 años, con antecedente de adenocarcinoma endometrioide en endometrio, tratada con acetato de megestrol y tamoxifeno, con respuesta parcial comprobada. Presentó deterioro neuropsiquiátrico progresivo, manifestado por desorientación, episodios de agitación, conducta agresiva y síntomas depresivos de difícil control, inicialmente considerados como síndrome confusional del adulto mayor. Se ingresó; el estado confusional progresó a estupor superficial. La tomografía computarizada de cráneo mostró calcificaciones en los ganglios basales y cerebelo; los niveles de calcio eran normales. Tras excluir etiologías secundarias se estableció el diagnóstico de enfermedad de Fahr. Se indicó tratamiento sintomático y vigilancia clínica estrecha.
Conclusiones: La identificación del síndrome de Fahr en pacientes con enfermedades oncológicas es fundamental para el diagnóstico diferencial de las manifestaciones neurológicas y evitar interpretaciones erróneas relacionadas con la progresión tumoral o los efectos del tratamiento.
Palabras clave: calcio; enfermedades raras; manifestaciones neurológicas; síndrome.
ABSTRACT
Introduction: Fahr's syndrome is a rare and infrequent disease characterized by the development of calcium deposits in brain structures, with a nonspecific symptomatic presentation and a variable course depending on its etiology.
Objective: To highlight the rarity and diagnostic challenge of Fahr's syndrome, diagnosed in a patient with cancer.
Case Report: A 69-year-old female patient with a history of endometrioid adenocarcinoma in the endometrium, treated with megestrol acetate and tamoxifen, with a confirmed partial response, presented with progressive neuropsychiatric deterioration, manifested by disorientation, episodes of agitation, aggressive behavior, and difficult-to-control depressive symptoms, initially considered to be delirium in older adults. She was hospitalized; the confusional state progressed to superficial stupor. A computed tomography scan of the head showed calcifications in the basal ganglia and cerebellum; calcium levels were normal. After ruling out secondary causes, a diagnosis of Fahr's syndrome was established. Symptomatic treatment and close clinical monitoring were prescribed.
Conclusions: Identifying Fahr's syndrome in patients with cancer is essential for the differential diagnosis of neurological manifestations and to avoid misinterpretations related to tumor progression or the effects of treatment.
Keywords: calcium; neurologic manifestations; rare diseases; syndrome.
Recibido: 13/06/2025
Aprobado: 14/04/2026
INTRODUCCIÓN
El síndrome de Fahr (SF) es una enfermedad rara, caracterizada por depósitos anómalos y bilaterales de calcio en estructuras del sistema nervioso central (SNC), principalmente en ganglios basales, tálamo, cerebelo y sustancia blanca subcortical.(1) A pesar de su baja prevalencia, el diagnóstico ha aumentado gracias a los avances en las técnicas de imagen, como la tomografía computarizada multicorte (TC) y la resonancia magnética de alto campo (RM).(2)
Se describió por primera vez en 1930, por Karl Fahr. Este síndrome puede idiopático o asociado a trastornos metabólicos, siendo el hipoparatiroidismo la causa secundaria más frecuente.(3,4,5)
Las manifestaciones clínicas son heterogéneas e incluyen, trastornos del movimiento como parkinsonismo y distonía, alteraciones cognitivas y psiquiátricas (psicosis y depresión).(6) Esta variabilidad complica el diagnóstico temprano, en especial cuando predominan los síntomas psiquiátricos sobre los neurológicos. La neuroimagen es fundamental para identificar las calcificaciones características. La evaluación metabólica permite descartar etiologías secundarias.(7,8) Investigaciones recientes(9,10) amplían la comprensión genética, molecular y patofisiológica de este síndrome.
Por otra parte, los síndromes neurológicos paraneoplásicos son manifestaciones remotas de tumores sistémicos, producidas por trastornos inmunológicos, mediados por autoanticuerpos intracelulares, de superficie, u onconeuronales. Tienen inicio rápido y síntomas graves e influyen en la respuesta al tratamiento, orientando a la búsqueda tumoral. Son más frecuentes en el cáncer microcítico de pulmón, de mama, ovario y linfomas. El diagnóstico requiere integrar hallazgos clínicos, serológicos y oncológicos, para un manejo adecuado.(11,12)
El objetivo de esta presentación es destacar la rareza y el reto diagnóstico que supone el SF, diagnosticado en un paciente con enfermedad oncológica.
CASO CLÍNICO
Paciente femenina de 69 años, mestiza, con antecedentes de cuadros depresivos recurrentes, anemia en proceso inflamatorio crónico y diagnóstico de carcinoma endometrioide de endometrio, desde el año 2023. Recibió quimioterapia hasta el 2024, con respuesta parcial; después seguida con terapia hormonal de mantenimiento (acetato de megestrol alternado con tamoxifeno); logró reducir el 48 % de las lesiones diana, según el último estudio del año 2025.
Desde el 2020, luego de la pandemia de la COVID-19, presentó crisis ansiosas - depresivas, que fueron tratadas con antidepresivos y ansiolíticos, sin lograr mejoría. De forma progresiva desarrolló cuadros de agitación, agresividad y confusión, independientes del control de su neoplasia. Fue atendida repetidamente en la unidad de urgencias oncológicas (UUO), por episodios de desorientación y alteraciones conductuales, inicialmente interpretados como síndrome confusional del adulto mayor. Los estudios de laboratorio, imágenes de tórax y abdomen fueron normales. Los episodios remitían espontáneamente con medidas generales y seguimiento domiciliario.
Durante la estadía en su hogar, los familiares reportaron crisis alternantes, de agitación y depresión. En la última asistencia a la UUO, ingresó con cuadro confusional, que evolucionó a estupor superficial. Al examen inicial, se encontraba irritada, ansiosa, poco cooperativa, agresiva y desorientada en persona. El resto del examen físico fue normal.
Se indicó TC de cráneo (Fig. 1) y estudios de laboratorio, en los que se identificaron calcificaciones en los ganglios basales y el cerebelo. El calcio sérico e ionizado fueron normales, tenía hipoalbuminemia y anemia crónica.
Se interconsultó con los especialistas de neurología, medicina interna e imagenología y, junto con los estudios de laboratorio e imágenes se descartaron causas secundarias. Se diagnosticó finalmente un SF idiopático. Se indicó tratamiento sintomático y medidas de soporte.
Ética y consentimiento
Se obtuvo el consentimiento de los familiares de la paciente para divulgar el caso, con carácter anónimo.
COMENTARIOS
El SF tradicionalmente se asocia con depósitos de calcio en los ganglios basales, que implican a otras áreas cerebrales como el tálamo, cerebelo, sustancia blanca y los hemisferios cerebrales.(13) Las manifestaciones incluyen parkinsonismo, distonía, trastornos cognitivos y psiquiátricos, lo que dificulta la detección temprana.(14) Esto subraya la importancia del diagnóstico diferencial exhaustivo, ya que puede simular otras enfermedades neurológicas y psiquiátricas comunes.(15)
Además de la idiopática y la secundaria, otras etiologías incluyen pseudohipoparatiroidismo y mutaciones genéticas en los genes SLC20A2 y PDGFB, que afectan el transporte de fosfato y la regulación del metabolismo del calcio. Estas diferencias etiológicas condicionan el diagnóstico, el pronóstico y el manejo clínico del paciente.(10)
La neuroimagen permite identificar las calcificaciones o depósitos cálcicos del SNC, que son patognomónicas. La TC detecta áreas de alta densidad, mientras que la RM evalúa irregularidades en los tejidos adyacentes y ayuda a diferenciar el SF de otras enfermedades neurológicas o psiquiátricas.(16,17)
El tratamiento del SF es principalmente sintomático: control de síntomas neurológicos y psiquiátricos con dopaminérgicos, antipsicóticos y antidepresivos.(18) En la forma metabólica, por hipoparatiroidismo, se recomienda reposición de calcio y vitamina D. En las formas idiopáticas, la ausencia de terapias curativas, limita el manejo al control de los síntomas.(19,20)
El pronóstico del pacientes con SF: síntomas leves permiten buena calidad de vida; las formas secundarias responden favorablemente al tratamiento específico; mientras que las idiopáticas suelen progresar y el desenlace es menos favorable.(20)
En la paciente que se presentó, hubo síntomas psiquiátricos y confusionales progresivos, independientes del control de la neoplasia, asociados a las calcificaciones intracraneales, lo que destaca la relevancia del SF como diagnóstico diferencial en pacientes con trastornos neuropsiquiátricos de inicio tardío.
Este reporte contribuye al conocimiento clínico de una entidad rara y refuerza la importancia de considerar diagnósticos poco frecuentes en la práctica médica. La identificación del SF en pacientes con enfermedades oncológicas es fundamental para el diagnóstico diferencial de las manifestaciones neurológicas y evitar interpretaciones erróneas relacionadas con la progresión tumoral o los efectos del tratamiento.
REFERENCIAS BIBLIOGRÁFICAS
1. Oksenhendler R, Pellerin D, Almutlaq A. A Case of Non-ketotic Hyperglycemic Hemichorea and Fahr Syndrome [Internet]. Cureus. 2024; 16(5):e60265. DOI 10.7759/cureus.60265
2. Slaven R, Huecker M, Kersting D. cute Cerebellar Infarct in A Patient with Undiagnosed Fahr Syndrome: A Case Report [Internet]. Clin Pract Cases Emerg Med. 2024; 8(4):349–52. DOI: 10.5811/cpcem.20926
3. Ooi H, Er C, Hussain I, Kuthiah N, Veeraraghavan A. Bilateral Basal Ganglia Calcification: Fahr's Disease [Internet]. Cureus. 2019; 11(6):e4797. DOI: 10.7759/cureus.4797
4. Adhikari S, Bhate A, Patil S, Kalawatia M, Sangoi R, Palande A, et al. A Case Report of Fahr’s Disease and Its Clinical Heterogeneity [Internet]. Cureus. 2023; 15(12):e51065. DOI 10.7759/cureus.51065
5. Aghemo K, Salmanzadeh R, DeAngelo O, Salmanzadeh A. Advanced Early-Onset Fahr’s Disease: A Case Report [Internet]. Cureus. 2023; 15(5):e39495. DOI: 10.7759/cureus.39495
6. Madadi S, Alami K, Kaneda Y, Sediqi P. From seizures to cognitive dysfunction: A case report of Fahr syndrome in an Afghan patient [Internet]. Medicine. 2024; 103(25):e38542. DOI: 10.1097/MD.0000000000038542
7. Dennis AC, Nwabueze C, Banu F, Nisenoff C, Olupona T. Bilateral Basal Ganglia Calcifications Manifesting as Psychosis With Manic Features:A Case Report on Fahr’s Syndrome [Internet]. Cureus. 2023; 15(2):e34547. DOI: 10.7759/cureus.34547
8. Demir G, Kim G, Alsayed A, Sameer S, Khalid M. A Rare Case of Fahr's Syndrome With Bilateral Vocal Cord Paresis [Internet]. Cureus. 2022; 14(8):e28105. DOI: 10.7759/cureus.28105
9. Zhao T, Xu S, Liu S, Xu J, Zhang X, Zhan Y. Fahr's disease linked to a novel mutation in MYORG variants manifesting as paroxysmal limb stiffness and dysarthria: Case report and literature review [Internet]. Mol Genet Genomic Med. 2023; 11(12):e2276. DOI: 10.1002/mgg3.2276
10. Li M, Fu Q, Xiang L, Zheng Y, Ping W, Cao Y. SLC20A2-Associated Idiopathic basal ganglia calcification (Fahr disease): a case family report [Internet]. BMC Neurology. 2022; 22(1):438. DOI: 10.1186/s12883-022-02973-y
11. Lorusso L, Hart I, Ferrari D, Ngonga G, Gasparetto C, Ricevuti G. Autonomic paraneoplastic neurological syndromes [Internet]. Autoimmunity Reviews. 2007; 6(3):162-8. DOI: 10.1016/j.autrev.2006.10.003
12. Binks S, Uy C, Honnorat J, Irani S. Paraneoplastic neurological syndromes: a practical approach to diagnosis and management [Internet]. Practical Neurology. 2022; 22(1):19-31. DOI: 10.1136/practneurol-2021-003073
13. Hursitoglu O, Tuman T. Fahr’s Syndrome Misdiagnosed As Delusional Disorder: A Case Report [Internet]. Arch Neuropsychiatry. 2020; 57(3):254−6. DOI: 10.29399/npa.24888
14. Ghogare A, Nemade S. Fahr’s Syndrome Presenting As Pre-senile Dementia With Behavioral Abnormalities: A Rare Case Report [Internet]. Cureus. 2021; 13(12):e20680. DOI 10.7759/cureus.20680
15. Wazir M, Ali Y, Mufti A, Ahmad A, Ahmad H. Fahr’s Syndrome: A Rare Case Presentation [Internet]. Cureus. 2023; 15(10):e47812. DOI: 10.7759/cureus.47812
16. Berrabeh S, Messaoudi N, Elmehraoui O, Assarrar I, Karabila I, Jamal A, et al. Hypoparathyroidism and Fahr’s Syndrome: A Case Series [Internet]. Cureus. 2023; 15(6):e40502. DOI: 10.7759/cureus.40502
17. Snijders B, Peters M, Van S, Van M, de Jong P, Vissers L, et al. Infectious Diseases and Basal Ganglia Calcifications: A Cross-Sectional Study in Patients with Fahr’s Disease and Systematic Review [Internet]. J Clin Med. 2024; 13(8):2365. DOI: 10.3390/jcm13082365
18. Gatzk A, Zanuto A, Henrique C, Figueiredo G, Alvares V. Hypoparathyroidism and Fahr’s syndrome: case series [Internet]. Braz J Nephrol (J Bras Nefrol). 2022; 44(4):592-6. DOI: 10.1590/2175-8239-JBN-2020-0243
19. Shu S, Sharma S, Iqbal Q, Romo K. Fahr Syndrome Secondary to Pseudohypoparathyroidism [Internet]. JCEM Case Reports. 2023; 1(6):1-4. DOI: 10.1210/jcemcr/luad147
20. Casanova D, Ferreira A, Sá A, Trindade I, Cotter J. Fahr Syndrome: When Dysarthria Doesn’t Mean a Stroke [Internet]. Cureus. 2023; 15(12):e50616. DOI: 10.7759/cureus.50616
Conflictos de interés
Se declara que no existen conflictos de interés
Disponibilidad de datos
Los datos utilizados para la presentación del caso, corresponden al Instituto de Oncología y Radiobiología, de La Habana, Cuba.