Artículo de la Práctica Clínica
Características tomográficas de la interfaz vitreomacular en el edema macular diabético
Tomographic characteristics of the vitreomacular interface in diabetic macular edema
Mohammed Rawhi Salem1* https://orcid.org/0009-0009-2213-5137
Meisy Ramos López1 https://orcid.org/0000-0002-8709-063X
Iraisi Francisca Hormigó Puertas1 https://orcid.org/0000-0002-7728-2208
1Instituto Cubano de Oftalmología “Ramón Pando Ferrer”. Centro de Microcirugía Ocular. La Habana, Cuba.
*Autor para la correspondencia. Correo electrónico: mohammedalbadawi55@yahoo.com
RESUMEN
Introducción: El edema macular diabético es una complicación frecuente de la retinopatía diabética que afecta a la visión central. La tomografía de coherencia óptica es la herramienta diagnóstica de referencia para seguir y monitorizar la evolución del grosor retiniano, presencia de líquido y características de la interfaz vitreomacular.
Objetivo: Describir las características tomográficas de la interfaz vitreomacular y del edema macular diabético en pacientes diabéticos.
Métodos: Estudio descriptivo, transversal, en 93 pacientes (154 ojos). Se estudiaron variables de las características del edema macular diabético y de cambios de la interfaz vitreomacular. Se utilizaron medidas de resumen para variables cualitativas (frecuencias), y para variables cuantitativas, la media y desviación estándar. Para identificar asociación entre variables se usó la prueba ji cuadrado de independencia.
Resultados: Se observó que el 83,76 % de los ojos presentaron edema macular diabético, con compromiso foveal; el 74,02 % mostró quistes intrarretinianos. El grosor macular central promedio fue de 474,7 micras, lo que evidencia la gravedad del edema. El 83,11 % de los ojos presentó algún cambio en la interfaz vitreomacular, más frecuentes la membrana epirretiniana (75,0 %) y el desprendimiento del vítreo posterior anómalo (47,6 %).
Conclusiones: El edema macular diabético se caracteriza por una alta prevalencia de alteraciones de la interfaz vitreomacular; por tanto, es fundamental identificar el grosor macular central, la presencia de quistes, puntos hiperreflectivos y los cambios en la interfaz vitreomacular, para establecer el pronóstico visual de los pacientes.
Palabras claves: edema macular; retinopatía diabética; tomografía por coherencia óptica.
ABSTRACT
Introduction: Diabetic macular edema is a common complication of diabetic retinopathy that affects central vision. Optical coherence tomography is the gold standard diagnostic tool for following and monitoring the evolution of retinal thickness, fluid presence, and vitreomacular interface characteristics.
Objective: To describe the tomographic characteristics of the vitreomacular interface and diabetic macular edema in diabetic patients.
Methods: A descriptive, cross-sectional study was conducted in 93 patients (154 eyes). Variables related to the characteristics of diabetic macular edema and changes in the vitreomacular interface were studied. Summary measures were used for qualitative variables (frequencies), and the mean and standard deviation for quantitative variables. The chi-square test of independence was used to identify associations between variables.
Results: Diabetic macular edema with foveal involvement was observed in 83.76% of eyes; 74.02% showed intraretinal cysts. The average central macular thickness was 474.7 microns, reflecting the severity of the edema. Some changes in the vitreomacular interface were present in 83.11% of eyes, the most common being epiretinal membrane (75.0%) and anomalous posterior vitreous detachment (47.6%).
Conclusions: Diabetic macular edema is characterized by a high prevalence of vitreomacular interface abnormalities; therefore, it is essential to identify the central macular thickness, the presence of cysts, hyperreflective spots, and changes in the vitreomacular interface to establish the visual prognosis of patients.
Keywords: diabetic retinopathy; macular edema; optical coherence tomography.
Recibido: 03/07/2025
Aprobado: 21/08/2025
INTRODUCCIÓN
La diabetes mellitus (DM) es una enfermedad de alta prevalencia y alto costo, económico y social, en el mundo. Dentro del espectro de las complicaciones microvasculares se destacan la retinopatía diabética (RD) y el edema macular diabético (EMD), que son las principales causas de ceguera prevenible en adultos en edad productiva.(1,2) Se estima que un tercio de los pacientes con DM sufre de RD y de estos, un tercio ya tiene comprometida la función visual, porque su principal causa es el edema macular diabético.(3)
La prevalencia de la RD y el EMD está influenciada por factores como, el tipo y duración de la DM, el control metabólico, la presencia de hipertensión arterial y otras comorbilidades.(4) Además, se observa que la progresión hacia formas más graves, como la retinopatía diabética proliferativa, puede acelerarse en ciertas poblaciones, lo que aumenta el riesgo de pérdida de la visión.
La prevalencia de RD varía según los estudios y las poblaciones analizadas, pero se estima que afecta aproximadamente entre el 15-34 % de los pacientes con DM.(5) Un estudio(6) realizado en el programa de cribado del sistema sanitario de Castilla y León reporta una prevalencia estimada del 15,4 %, mientras que otro estudio(7) poblacional realizado en Colombia reporta cerca del 34,6 %.
El edema macular se define como el engrosamiento retiniano dentro de 2 diámetros de disco alrededor del centro de la mácula. Es causado parcialmente, por una disfunción en la barrera hemato-retiniana. Las células endoteliales retinianas, los capilares anormales de microaneurismas y anormalidades microvasculares retinianas causan la fuga de las lipoproteínas plasmáticas y otros constituyentes, que se acumulan en el espacio extracelular y producen el edema.(8,9)
El EMD se manifiesta de diversas formas, difíciles de identificar clínicamente. Sin embargo, la evaluación tomográfica de la interfaz vitreomacular, con la tomografía de coherencia óptica (TCO) ha cobrado especial relevancia en el estudio de esta enfermedad; permite caracterizar alteraciones clave, como tracciones, adherencias anómalas y cambios morfológicos, que pueden influir en la progresión del edema y la respuesta al tratamiento.(10,11,12)
La OCT se consolida como la herramienta diagnóstica de referencia para el seguimiento y la toma de decisiones clínicas en pacientes con EMD. Permite monitorizar la evolución del grosor retiniano, la presencia de líquido y las características de la interfaz vitreomacular, elementos clave para el manejo integral y personalizado de pacientes con esta enfermedad.
Esta investigación tiene como objetivo describir las características tomográficas de la interfaz vitreomacular y del EMD en pacientes diabéticos.
MÉTODOS
Diseño
Se realizó un estudio descriptivo, transversal en el servicio de Vítreo Retina del Instituto Cubano de Oftalmología “Ramón Pando Ferrer”, entre enero de 2020 y diciembre del 2023.
Sujetos
El universo estuvo constituido por los pacientes con diagnóstico de EMD, realizado mediante TCO, que cumplieron con los criterios de selección: Mayores de 18 años, sin retinopatía proliferativa avanzada, ni otras afecciones oftalmológicas que pudieran sesgar los resultados (cirugía intraocular reciente, miopía patológica, uveítis posterior o cualquier otra maculopatía no relacionada con la diabetes).
Finalmente, se estudiaron 93 pacientes (154 ojos).
Variables
Características del EMD: según resultados de la TCO:
Grosor macular central promedio: Medida obtenida en micras desde la línea correspondiente a la membrana limitante interna (MLI) hasta la línea correspondiente al epitelio pigmentario de la retina (EPR).
Cambios de la interfaz vitreomacular: Según los hallazgos por TCO, en la interfaz vitreomacular y retina neurosensorial en área de 1500 micras de mácula.
Técnicas y procedimientos
Para obtener la información se utilizaron las historias clínicas de los pacientes estudiados. La información tomográfica se obtuvo de la base de datos existente en SD-OCT Spectralis (Heidelberg Engineering) ubicada en el servicio de retina. Se estudiaron las imágenes obtenidas en la primera cita, en la que se realizó el diagnóstico de EMD.
Análisis estadístico
Todos los datos se recogieron en una base de datos en Excel diseñada para este propósito. El análisis estadístico se realizó con el lenguaje R en su versión 4.1.2 (2021-11-01). Se realizó un análisis exploratorio para todas las variables en el que se analizaron y reportaron los valores descriptivos correspondientes. Las variables cualitativas nominales se describieron mediante las frecuencias absolutas y porcentaje. En el caso de las variables continuas se describieron con las medidas de tendencia central, media y de dispersión la desviación estándar. Para analizar la relación o diferencia entre las distintas variables se usó la prueba de ji cuadrado de independencia.
Consideraciones bioéticas
La investigación está respaldada por el acuerdo establecido en el Sistema Nacional de Salud y previsto en la Ley No.41 de Salud Pública, y en correspondencia con la Declaración de Helsinki y su última actualización de 2024. Se obtuvo la autorización del Comité Científico y del Comité de Ética del Instituto Cubano de Oftalmología ¨Ramón Pando Ferrer".
RESULTADOS
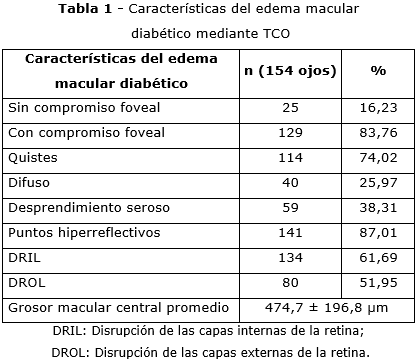
En la tabla 1 se observan las características del EMD mediante TCO en la serie estudiada. De 154 ojos analizados, el 83,76 % presentó EMD con compromiso foveal y en 114 ojos (74,02 %) quistes. La presencia del edema macular difuso y desprendimiento seroso se determinó en menor cuantía (25,97 % y 38,31 %, respectivamente).
Se observó la presencia de puntos hiperreflectivos en el 87,01 % de los ojos. Se identificaron signos de DRIL en el 61,69 % y de DROL en el 51,95 % de los ojos. El grosor macular central promedio fue de 474,7 ± 196,8 micras, que confirma la gravedad del edema en este grupo.
Relacionado con los cambios de la interfaz vitreomacular, se observó que 128 ojos (83,11 %) experimentaron algún cambio en la interfaz vitreomacular. La membrana epirretinal apareció en 96 ojos, de 154 evaluados (75,0 %), seguido del desprendimiento del vítreo posterior anómalo en 61 ojos (47,6 %); de este último, el 32,0 % con desprendimiento del vítreo posterior anómalo perifoveal. La tracción vitreomacular se detectó en 14 ojos (10,9 %) y la vitreosquisis y el agujero macular lamelar en menor cuantía (7,03 % y 1,56 %, respectivamente) (tabla 2).
La tabla 3 proporciona detalles de la asociación entre los diferentes cambios de la interfaz vitreomacular, con las características del EMD hallados por TCO. La asociación entre el desprendimiento del vítreo posterior anómalo y DROL mostró diferencias significativas (p= 0,046), al igual que la asociación entre la membrana epirretinal y el edema macular, con o sin compromiso foveal (p= 0,000). No se halló diferencia significativa en las demás variables. Los ojos con mayor grosor macular central promedio se relacionan con tracción vítreo macular (556 ± 200 micras), membrana epirretiniana (MER) (499 ± 192 micras) y desprendimiento del vítreo posterior (DVP) (472 ± 201). Sin embargo, los ojos con edema macular asociado a vitreosquisis y agujero macular lamelar presentaron un grosor macular promedio menor (409 ± 128 y 383 ± 274, respectivamente).
DISCUSIÓN
En este estudio, la prevalencia de edema macular con compromiso foveal y la presencia de quistes intrarretinianos son hallazgos que subrayan la alta frecuencia de afectación central y acumulación de líquido en espacios quísticos, factores que se asocian con disminución visual significativa. Estos resultados son consistentes con un estudio previo,(13) en el que el edema cistoide se reporta en un rango del 47 % al 57 % de los casos y el edema espongiforme, entre el 88 % y 96 %. El desprendimiento seroso subfoveal, presente en el 38,31 % de los ojos, se encuentra dentro del rango reportado en la literatura(13,14) (11 % a 30 %); se suele asociar a un componente inflamatorio y peor pronóstico visual.
El edema macular difuso, detectado en el 25,97 % de los casos, también se ha descrito(13,14) como una variante menos frecuente, pero importante en la clasificación morfológica del edema macular diabético.
La alta prevalencia de puntos hiperreflectivos observada en la serie coincide con un estudio(15) que reporta su presencia en la mayoría de los pacientes con edema macular diabético; lo considera un biomarcador sensible para caracterizar y hacer un seguimiento de la enfermedad.
La presencia de DRIL y DROL en la muestra es relevante, ya que la desorganización de las capas internas (DRIL) y externas (DROL) se ha consolidado como uno de los biomarcadores más sólidos, de mal pronóstico visual. Lazăr A y otros(16) demostraron que los pacientes con DRIL presentan menor ganancia de agudeza visual tras el tratamiento y que la extensión de DRIL se asocia a peor visión final, incluso después de la resolución del edema. La alteración de las capas externas (DROL) también se vincula a menor recuperación visual, aunque su impacto parece ser menor que el de DRIL.(17)
Los datos del presente estudio reflejan la heterogeneidad del edema macular diabético en términos de compromiso anatómico y gravedad. La alta prevalencia de compromiso foveal y quistes intrarretinianos subraya la frecuencia de afectación macular central y la acumulación de líquido en espacios quísticos, factores que contribuyen a la disminución visual. La presencia de DRIL y DROL indica daño estructural tanto en las capas internas como externas de la retina, lo que se relaciona con un peor pronóstico visual.
La frecuencia de alteraciones en la interfaz vitreomacular, especialmente la membrana epirretiniana y el desprendimiento anómalo del vítreo posterior, es superior a la reportada en algunos estudios,(10,18) en los que la tracción vitreomacular se describe en aproximadamente el 15 % de los casos. Estas diferencias se deben a variaciones en los criterios diagnósticos, la sensibilidad de la TCO empleada y las características de la población estudiada. Los datos de la presente investigación muestran que las alteraciones de la interfaz vitreomacular son muy frecuentes en el EMD, con alta prevalencia de membrana epirretiniana y desprendimiento del vítreo posterior anómalo.
El grosor macular central promedio indica un grado de moderado a grave de edema y puede influir directamente en la elección del régimen terapéutico inicial. Al compararlo con otros estudios(19,20) este valor se encuentra dentro del rango de valores reportados en pacientes con EMD, tratados o no.
Los ojos con mayor grosor macular central promedio se asociaron a tracción vítreo macular, membrana epirretiniana y desprendimiento vítreo posterior, lo que coincide con la literatura(19) que señala que estos cambios mecánicos incrementan la acumulación de líquido intrarretiniano y dificultan la resolución del edema.
Se encontró una asociación altamente significativa entre MER y compromiso foveal. Estos resultados refuerzan la hipótesis de que la MER tiene un efecto mecánico directo sobre la fóvea, lo que contribuye al mantenimiento del edema y genera una microdistorsión que afecta a la visión central.(21)
Los resultados en la serie estudiada son coherentes con la literatura internacional, en lo que respecta a la heterogeneidad y gravedad del edema macular diabético, y refuerzan la importancia de los biomarcadores estructurales y de la interfaz vitreomacular en el diagnóstico de dicha afección.
El edema macular diabético se caracteriza por una alta prevalencia de alteraciones estructurales, tanto en la retina como en la interfaz vitreomacular; por tanto, es fundamental identificar biomarcadores como el grosor macular central, la presencia de quistes, puntos hiperreflectivos, DRIL y DROL, así como los cambios en la interfaz vitreomacular, para poder realizar un pronóstico visual y tomar de decisiones terapéuticas en estos pacientes.
REFERENCIAS BIBLIOGRÁFICAS
1. Simó-Servat O, Hernández C, Simó R. Diabetic Retinopathy in the Context of Patients with Diabetes [Internet]. Ophthalmic Res. 2019; 62(4):211-7. DOI: 10.1159/000499541
2. Ting DS, Cheung GC, Wong TY. Diabetic retinopathy: global prevalence, major risk factors, screening practices and public health challenges: a review [Internet]. Clin Exp Ophthalmol. 2016; 44(4):260-77. DOI: 10.1111/ceo.12696
3. Im JHB, Jin YP, Chow R, Yan P. Prevalence of diabetic macular edema based on optical coherence tomography in people with diabetes: A systematic review and meta-analysis [Internet]. Surv Ophthalmol. 2022; 67(4):1244-51. DOI: 10.101610.1016/j.survophthal.2022.01.009
4. Castillo-Otí JM, Cañal-Villanueva J, García-Unzueta MT, Galván-Manso AI, Callejas-Herrero MR, Muñoz-Cacho P. Prevalencia y factores de riesgo asociados a la retinopatía diabética en Santander. Norte de España [Internet]. Aten Primaria. 2020; 52(1):29-37. DOI: 10.1016/j.aprim.2018.10.001
5. Teo, Zhen Ling. Global prevalence of diabetic retinopathy and projection of burden through 2045: systematic review and meta-analysis [Internet]. Ophthalmology. 2021; 128(1):1580-91. DOI: 10.1016/j.ophtha.2021.04.027
6. García Espinilla P, Arlanzón Lope A, Novo Díez DR, Llanos Ferraris S, Ortiz Toquero P, de la Iglesia Rodríguez M. Análisis de la prevalencia de la retinopatía diabética en un programa de cribado por telemedicina durante el periodo 2018 a 2023 [Internet]. Archivos de la Sociedad Española de Oftalmología. 2025; 100(7):1016. DOI: 10.1016/j.oftal.2025.02.008
7. Vivas-Giraldo José P, Bravo-Acosta Juan D. Caracterización de la retinopatía diabética en un programa de tamización en Medellín, Colombia, en el año 2018 [Internet]. Rev mex oftalmol. 2021; 95(3):118-23. DOI: 10.24875/rmo.m21000169
8. McCannel CA, Bhatti MT. The Basic and Clinical Science Course of the American Academy of Ophthalmology: The 50th Anniversary of a Unicorn Among Medical Textbooks [Internet]. JAMA Ophthalmol. 2022; 140(3):225–6. DOI: 10.1001/jamaophthalmol.2021.6173
9. Flaxel Christina J, Flaxel Christina J, Adelman Ron A, Bailey Steven T, Fawzi Amani, Lim Jennifer I, et al. Diabetic Retinopathy Preferred Practice Pattern. San Francisco, CA 94120-7424 [Internet]. Ophthalmology. 2022; 127(1):66-145. DOI: 10.1016/j.ophtha.2019.09.025
10. Zur D, Iglicki M, Busch C, Invernizzi A, Mariussi M, Loewenstein A. OCT Biomarkers as Functional Outcome Predictors in Diabetic Macular Edema Treated with Dexamethasone Implant [Internet]. Ophthalmology. 2018; 125(2):267-75. DOI: 10.1016/j.ophtha.2017.08.031
11. Gu Z, Xi T, Zhang C, Yang G. Optical coherence tomography classifications of diabetic macular edema and response to aflibercept: One-year follow-up outcomes in a Chinese population [Internet]. Medicine. 2023; 102(4):e32815. DOI: 10.1097/MD.0000000000032815
12. Hernández-Da Mota Sergio E, Béjar-Cornejo Francisco, Lima-Gómez Virgilio, Rodríguez-Ayala Ernesto. Autofluorescencia retiniana en la evaluación de la respuesta al tratamiento del edema macular diabético [Internet]. Gac Méd Méx. 2021; 157(4):411-7. DOI: 10.24875/gmm.20000844
13. Barriga-Salaverry Guillermo. Biomarcadores tomográficos en el edema macular diabético [Internet]. Rev Med Hered. 2022; 33(1):56-63. DOI: 10.20453/rmh.v33i1.4170
14. Jiménez-Sierra J M, Cano-Hidalgo R, Flores-Peredo V, Fromow-Guerra J, García-Aguirre G, García-Franco R, et al. Primer consenso nacional de edema macular diabético [Internet]. Rev mex oftalmol. 2021; 95(Suppl 1):1-118. DOI: 10.24875/rmo.m21000206
15. Frizziero L, Midena G, Danieli L, Torresin T, Perfetto A, Parrozzani R, et al. Hyperreflective Retinal Foci (HRF): Definition and Role of an Invaluable OCT Sign [Internet]. Journal of Clinical Medicine. 2025; 14(9):3021. DOI: 10.3390/jcm14093021
16. Lazăr AS, Stanca HT, Tăbăcaru B, Danielescu C, Munteanu M, Stanca S. Quantitative Parameters Relevant for Diabetic Macular Edema Evaluation by Optical Coherence Tomography [Internet]. Angiography Medicina. 2023; 59(6):1120. DOI: 10.3390/medicina59061120
17. Di-Luciano A, Lam W-C, Velasque L, Kenstelman E, Torres RM, Alvarado-Villacorta R, et al. Disorganization of the inner retinal layers in diabetic macular edema: systematic review [Internet]. Rev brasoftalmol. 2022; 81:e0027. DOI: 10.37039/1982.8551.20220027
18. Mehta MT, Edmund MD, Lee MD, Dedania M, Yasha MD. Imaging Biomarkers in Diabetic Retinopathy and Diabetic Macular Edema [Internet]. Int Ophthalmol Clin. 2019; 59(1):241-62. DOI: 10.1097/IIO.0000000000000249
19. Wang P, Hu Z, Hou M, Norman PA, Chin EK, Almeida DR. Relationship Between Macular Thickness and Visual Acuity in the Treatment of Diabetic Macular Edema With Anti-VEGF Therapy: Systematic Review [Internet]. J Vitreoretin Dis. 2022; 18;7(1):57-64. DOI: 10.1177/24741264221138722
20. Yoon K, Kim ES, Yu SY, Kim K. Clinical Characteristics and Long-term Outcomes in Diabetic Macular Edema Patients: With or without Additional Injection Following Ranibizumab Loading [Internet]. Korean J Ophthalmol. 2022; 36(5):398-406. DOI: 10.3341/kjo. .2022.0086
21. Chang HH, Chi SC, Chen SJ, Tai-Chi L. Impact of Aflibercept vs Dexamethasone Treatment on Epiretinal Membrane Formation in Eyes with Diabetic Macular Edema [Internet]. 2024;13(12):3149-59. DOI: 10.1007/s40123-024-01057-z
Conflictos de interés
Los autores no refieren conflictos de interés.
Información financiera
Los autores declaran no haber recibido financiamiento.
Contribuciones de los autores
Conceptualización: Mohammed Rawhi Salem ALbadawi.
Curación de datos: Mohammed Rawhi Salem ALbadawi, Meisy Ramos López, Iraisi Francisca Hormigó Puertas.
Análisis formal: Meisy Ramos López.
Investigación: Meisy Ramos López, Mohammed Rawhi Salem ALbadawi, Iraisi Francisca Hormigó Puertas.
Metodología: Meisy Ramos López Mohammed Rawhi Salem ALbadawi, Iraisi Francisca Hormigó Puertas.
Administración del proyecto Meisy Ramos López, Mohammed Rawhi Salem ALbadawi.
Supervisión: Mohammed Rawhi Salem ALbadawi, Meisy Ramos López.
Validación: Mohammed Rawhi Salem ALbadawi, Meisy Ramos López.
Redacción borrador original: Rawhi Salem ALbadawi, Meisy Ramos López, Iraisi F. Hormigó Puertas.
Redacción, revisión y edición: Rawhi Salem ALbadawi, Meisy Ramos López.
Disponibilidad de datos
Los datos del estudio son confidenciales, por lo que, no pueden exponerse públicamente ni compartirse. Están almacenados en el repositorio del ICO “Ramón Pando Ferrer” y para acceder a ellos se requiere autorización del hospital mencionado.