Artículo de Investigación
Prevalencia y factores asociados a infección por virus linfotrópico humano T en personal militar
Prevalence and factors associated with human T-lymphotropic virus infection in military personnel
Raúl Montalvo Otivo1* https://orcid.org/0000-0003-0227-8850
Kelina Almora León1 https://orcid.org/0000-0002-4208-4244
Salome Ochoa Sosa1 https://orcid.org/0000-0001-5668-2926
Armida Rojas Dávila1 https://orcid.org/0000-0002-1819-1664
Jorge Lopez Peña1 https://orcid.org/0000-0003-0454-0162
Ciro Rodriguez Aliaga1 https://orcid.org/0000-0002-3822-9834
Felix Acuña Guerra1 https://orcid.org/0000-0003-3493-0866
Gabriela Camayo Vivas2 https://orcid.org/0009-0006-9239-7464
1Universidad Nacional del Centro del Perú. Huancayo, Perú.
2Hospital “Daniel Alcides Carrión”. Huancayo, Perú.
*Autor para la correspondencia. Correo electrónico: otivo3@hotmail.com
RESUMEN
Introducción: El virus linfotrópico humano de células T (HTLV) es un retrovirus endémico en algunas regiones del Perú; se asocia a enfermedades como leucemia/linfoma de células T del adulto y paraparesia espástica tropical. El personal militar, por sus condiciones de desplazamiento y exposición, puede constituir un grupo de riesgo para infecciones de transmisión sexual.
Objetivo: Determinar la seroprevalencia y los factores asociados a la infección por el HTLV en personal militar.
Métodos: Estudio transversal realizado en 232 militares de una base militar ubicada en los Andes centrales del Perú. Se aplicó un cuestionario estructurado y se tomó una muestra de sangre para detección de viral, mediante el ensayo fluorescente ligado a enzimas. Se evaluaron coinfecciones con VIH, virus de la hepatitis B, virus de la hepatitis C y sífilis. Se utilizó regresión logística para analizar factores asociados.
Resultados: La seroprevalencia de la infección por HTLV fue de 2,58 %. Se hallaron casos de coinfección con otras enfermedades infecciones virales evaluadas. El grupo etario de 18 a 25 años presentó la mayor prevalencia (11,3 %). Se observó asociación significativa entre los antecedentes de infecciones de transmisión sexual y la positividad para virus linfotrópico humano de células T (odds ratio: 4,3; IC 95 %: 1,1–16,4; p= 0,03).
Conclusiones: Existe una seroprevalencia intermedia de HTLV en el personal militar estudiado, asociado con mayor frecuencia al antecedente de infecciones de transmisión sexual. La asociación encontrada con otras infecciones de transmisión sexual refuerza el papel predominante de la transmisión sexual en este contexto.
Palabras clave: HTLV 1; HTLV 2; personal militar; prevalencia; virus linfotrópico T tipo 1 humano; virus linfotrópico T tipo 2 humano.
ABSTRACT
Introduction: Human T-cell lymphotropic virus (HTLV) is a retrovirus endemic to some regions of Peru; it is associated with diseases such as adult T-cell leukemia/lymphoma and tropical spastic paraparesis. Military personnel, due to their deployment and exposure, may constitute a risk group for sexually transmitted infections.
Objective: To determine the seroprevalence and factors associated with HTLV infection in military personnel.
Methods: A cross-sectional study was conducted with 232 military personnel at a military base located in the central Andes of Peru. A structured questionnaire was administered, and a blood sample was taken for viral detection using an enzyme-linked fluorescent assay. Coinfections with HIV, hepatitis B virus, hepatitis C virus, and syphilis were evaluated. Logistic regression was used to analyze associated factors.
Results: The seroprevalence of HTLV infection was 2.58%. Cases of coinfection with other viral infections were found. The 18-25 age group showed the highest prevalence (11.3%). A significant association was observed between a history of sexually transmitted infections and positivity for human T-cell lymphotropic virus (odds ratio: 4.3; 95% CI: 1.1–16.4; p = 0.03).
Conclusions: There is an intermediate seroprevalence of HTLV in the studied military personnel, most frequently associated with a history of sexually transmitted infections. The association found with other sexually transmitted infections reinforces the predominant role of sexual transmission in this context.
Keywords: HTLV 1; HTLV 2; human T lynphotropic virus 1; human T lynphotropic virus 2; military personnel; prevalence.
Recibido: 13/08/2025
Aprobado: 15/04/2026
INTRODUCCIÓN
El virus linfotrópico humano de células T de tipo 1 y 2 (HTLV 1-2) es un retrovirus asociado a diversas enfermedades, como la leucemia/linfoma de células T del adulto (ATLL) y la paraparesia espástica tropical.(1) Su transmisión ocurre principalmente a través de relaciones sexuales sin protección, transfusiones de sangre, uso de agujas contaminadas y de madre a hijo, por la lactancia.(2,3) En el Perú, la infección por HTLV-1 presenta una distribución endémica en ciertas regiones de la sierra y la selva, donde su prevalencia puede ser subestimada debido a la falta de tamizaje sistemático, especialmente en poblaciones móviles o de difícil acceso, como el personal militar.(4,5)
El personal de las fuerzas armadas está expuesto a mayor riesgo de contraer infecciones de transmisión sexual (ITS),(6) incluidos los retrovirus como el HTLV, debido a factores como el desplazamiento geográfico, contacto con poblaciones vulnerables, acceso limitado a servicios de salud y conductas de riesgo.(7,8) En el contexto peruano, existe escasa evidencia sobre la prevalencia de HTLV en esta población específica.
Durante una campaña de donación voluntaria de sangre realizada en la base militar de la región Junín, en los Andes centrales del Perú, se realizó el tamizaje para múltiples infecciones virales (VIH, hepatitis B, hepatitis C, sífilis y HTLV), con el objetivo de identificar portadores asintomáticos y aportar evidencias sobre la situación epidemiológica actual.
Este estudio se realizó con la finalidad de determinar la seroprevalencia y los factores asociados a la infección por el virus linfotrópico humano de células T, en personal militar.
MÉTODOS
Diseño
Se realizó un estudio observacional analítico, de tipo transversal, entre los meses de febrero y marzo de 2022, en una base militar de la región Junín, ubicada en los Andes centrales del Perú.
Sujetos
Del universo de efectivos militares compuesto por 271 personas, la población objetivo estuvo compuesta por personal activo, mayores de 17 años, que accedieron voluntariamente a participar en el estudio. Se incluyeron en el estudio a todos los militares clínicamente asintomáticos, que firmaron el consentimiento informado y que participaron en el tamizaje serológico. Finalmente ingresaron al estudio 232 militares; 39 se excluyeron.
Variables
Características generales de la población: Edad (categorizada de 18 a 29 y mayor de 30 años); residencia (urbana o rural); grado de instrucción (primaria, secundaria y superior), estado civil (soltero; casado o conviviente y divorciado).
Para identificar los factores de riesgo: Presencia de otra ITS (VIH, Hepatitis B o C y sífilis); tiempo que labora en la base militar (en años); presencia de: Tatuajes, extracción dental, cirugía previa, número de parejas sexuales, historia familiar de HTLV, relaciones con trabajadoras sexuales, relación con pareja eventual.
Procedimientos
La información sociodemográfica y sobre factores de riesgo se obtuvo mediante entrevista con los participantes. Para determinar la presencia de otra ITS se recolectaron muestras de sangre, cumpliendo las condiciones de bioseguridad (detección de HTLV, VIH, hepatitis B, hepatitis C y sífilis), mediante la tecnología de ensayo fluorescente ligado a enzimas (ELFA), siguiendo los protocolos del fabricante de miniVIDAS®.
Procesamiento
Los datos recolectados se codificaron y analizaron mediante el software estadístico STATA®, versión 14. Se calcularon las frecuencias y los porcentajes para las variables cualitativas y medias con desviación estándar para las variables cuantitativas.
La seroprevalencia de HTLV se estimó en base a proporción. Se aplicó la regresión logística para identificar factores de riesgo asociados a la infección por HTLV; se calcularon los odds ratio (OR) crudos y ajustados, con sus respectivos intervalos de confianza del 95 % y el valor p; se consideró significativo un valor p< 0,05.
Aspectos bioéticos
El protocolo fue aprobado por el Comité de Ética del Hospital Nacional del Centro Daniel Alcides Carrión, Huancayo Perú, mediante carta N.º 109-2023/HRDCQDAC/OCID. Se respetaron los principios de la Declaración de Helsinki, se obtuvo autorización institucional y consentimiento informado escrito de todos los participantes. Se garantizó la confidencialidad de los datos y su uso exclusivo para fines académicos.
RESULTADOS
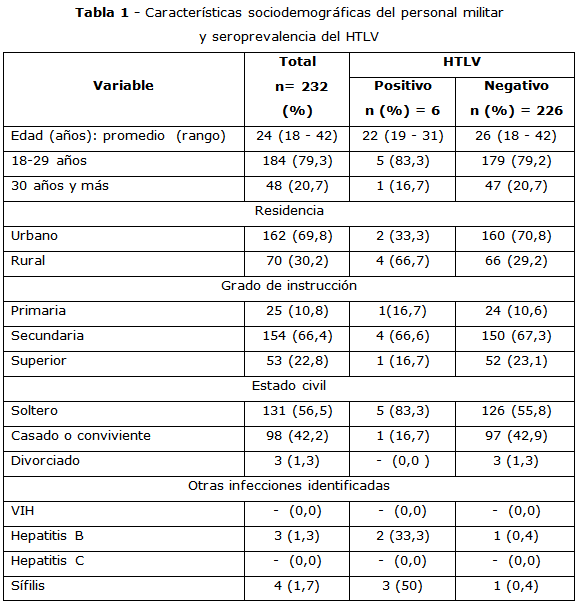
La edad promedio fue de 24 años (rango: 18–42). La seroprevalencia de infección por HTLV fue de 2,58 %. La mayoría de los participantes se encontraban en el grupo etario de 18 a 29 años (79,3 %), en el cual se concentró el mayor número de casos positivos (83,3 %), en comparación con el grupo de 30 años o más (16,7 %). La edad promedio de los individuos seropositivos fue de 22 años (rango: 19–31), menor que los no infectados (26 años; rango: 18–42) (tabla 1).
En cuanto a la procedencia, el 69,8 % de los participantes residía en zonas urbanas y el 30,2 % en rurales. La mayoría de los casos positivos provenían de zonas rurales (66,7 %), mientras que solo el 33,3 % de los seropositivos fueron residentes urbanos.
Respecto al nivel educativo, el 66,4 % tenía secundaria completa, seguido por educación superior (22,8 %) y primaria (10,8 %). Entre los infectados por HTLV, 66,6 % tenía nivel secundario, 16,7 % primario y 16,7 % estudios superiores.
En cuanto al estado civil, el 56,5 % de los participantes eran solteros, 42,2 % casados o convivientes, y 1,3 % divorciados. Entre los casos positivos, el 83,3 % eran solteros, y el 16,7 % casado o conviviente.
No se identificaron casos de coinfección por VIH ni hepatitis C. Sin embargo, se detectaron 3 con hepatitis B (1,3 %), 2 de los cuales fueron en individuos positivos para HTLV (33,3 %). Asimismo, se diagnosticaron 4 casos de sífilis (1,7 %), de los cuales 3 (50 %) correspondían a individuos infectados por HTLV.
Se observó que el 66,7 % de los individuos infectados residía en zonas rurales, en contraste con el 29,2 % observado entre los no infectados. Aunque no alcanzó significación estadística (p= 0,069), el OR fue elevado (4,85), ser un factor de riesgo relevante.
La variable más fuertemente asociada con la infección por HTLV fue el antecedente de ITS, con un OR de 13,68 (IC95 %: 2,38–78,61; p= 0,004), lo que indica una asociación significativa. Otras variables, como tener dos o más parejas sexuales (OR: 4,19), tener una historia familiar de HTLV (OR: 45,0), y relaciones sexuales con pareja eventual (OR: 3,65) mostraron asociaciones considerables, pero sin significación estadística.
No se halló asociación con variables como tatuajes, cirugía previa, ni con prácticas como relaciones sexuales con trabajadora sexual (p> 0,1 en todos los casos) (tabla 2).
DISCUSIÓN
En el presente estudio, la seroprevalencia de HTLV en personal militar procedente de una zona endémica, es concordante con las tasas de la población general de las mima zona. Sin embargo, este valor es inferior al observado en grupos con presencia de factores de riesgo.(9,10) Este hallazgo sugiere que existe una reserva de portadores asintomáticos cuya identificación es crucial para interrumpir rutas de transmisión.(11,12,13)
El hallazgo de prevalencia más elevada fue en el grupo de 18 a 25 años, lo que indica la probable transmisión sexual temprana, o por prácticas de riesgo juvenil. Estudios previos(14,15) han señalado que la edad joven y los antecedentes de ITS aumentan significativamente la probabilidad de HTLV (OR ajustada 4,3; p= 0,03), lo cual coincide con lo descrito en poblaciones de la región.(16) Estudios de epidemiología molecular sugieren que el virus circula desde hace siglos en estas poblaciones. Estudios seroepidemiológicos en comunidades rurales andinas muestran prevalencias relevantes, incluso hasta 10 % en algunas localidades quechuas aisladas de Ayacucho, sin evidencia de alguna susceptibilidad biológica o genética especial.
Este estudio aporta evidencia sobre la circulación de HTLV en personal militar, destacado en zonas endémicas del Perú. La seroprevalencia hallada se encuentra dentro del rango observado en estudios previos de regiones andinas.(17) Representa una proporción no despreciable de asintomáticos y aptos para donar sangre.
El hallazgo más contundente fue la asociación entre infección por HTLV y antecedentes de ITS. Esto concuerda con la literatura, en la cual el HTLV-1 se vincula de forma consistente con la transmisión sexual, particularmente en contextos de bajo uso de preservativo y de múltiples parejas.(18) En ese sentido, el personal militar, por razones ocupacionales, movilidad y edad promedio, puede estar más expuesto a prácticas de riesgo. Este hallazgo es coherente con la evidencia que ubica a la transmisión sexual como una vía principal de contagio de HTLV-1 en áreas endémicas y con otras series y revisiones, que documentan asociaciones entre HTLV y otras ITS como sífilis, HSV-2, VHB y, en algunos estudios, VIH o virus del papiloma humano.(19,20)
Varios mecanismos biológicos y conductuales respaldan esta relación: Las ITS facilitan la entrada y el intercambio de virus por daño mucoso e inflamación local, y los comportamientos sexuales de riesgo (p. ej. relaciones sin protección en presencia de ITS) aumentan la probabilidad de exposición a parejas infectadas. Por eso, la detección de ITS actúa tanto como marcador de comportamientos de riesgo, como de un microambiente biológico que favorece la transmisión.(20)
Existe asociación con variables clásicas, que en algunos estudios sí se relacionan con HTLV, por ejemplo, número de parejas sexuales o historial de relaciones eventuales. Esto puede explicarse por al menos cuatro razones: Poder estadístico insuficiente (en estudios con tamaños de muestra modestos, las asociaciones con factores de efecto moderado pueden pasar desapercibidas); error en la medición (la autocuestión sobre conducta sexual suele subestimar el número real de parejas por sesgo de deseabilidad social en poblaciones militares) y homogeneidad de exposición (si la mayoría de la muestra comparte perfiles de riesgo sexual similares, la variabilidad para detectar asociación disminuye; por ejemplo edad, población enclaustrada, redes sexuales cerradas). Estudios en distintas poblaciones demuestran que el recuento de parejas es un factor, pero su efecto se atenúa cuando se controla por la presencia de ITS y la edad de inicio sexual.(21)
Tampoco se halló asociación con antecedentes como cirugía previa, extracción dental o tatuajes. En contraste, algunos estudios poblacionales reportan relación entre HTLV y procedimientos invasivos o prácticas de perforación/cicatrización, cuando las condiciones de esterilización son inadecuadas. Sin embargo, esos hallazgos suelen corresponder a contextos con prácticas sanitarias deficientes o a grupos con exposición a transfusiones/uso de drogas inyectables.(22) En un entorno militar, con protocolos de higiene y esterilización controlados, la contribución de cirugías o extracciones dentales a la transmisión puede ser mínima, lo que puede explicar la ausencia de efecto en la cohorte objeto de estudio.
La falta de asociación con la historia familiar de HTLV o el tiempo de servicio en la base puede obedecer a que la transmisión vertical (materno-infantil) y la exposición acumulada aparecen como factores relevantes en algunas poblaciones, pero su detección exige información detallada sobre la historia materna y el cribado neonatal, datos que a menudo no están disponibles o no se reportan con fiabilidad en estudios transversales. Además, el efecto del tiempo de permanencia en la base militar podría verse atenuado si la transmisión ocurre predominantemente por vía sexual fuera del ámbito laboral. Estudios en Perú y en poblaciones amazónicas muestran heterogeneidad geográfica y demográfica en los factores asociados (edad, sexo, coinfecciones), lo que subraya la necesidad de contextualizar los hallazgos por área y población estudiada.(23)
La tendencia observada hacia una mayor prevalencia en áreas rurales se explica por factores culturales, menor acceso a servicios de salud sexual y educación sanitaria, o exposición perinatal no detectada. Asimismo, la variable “historia familiar de HTLV” mostró un OR muy elevado, aunque con intervalo de confianza amplio, lo que sugiere una posible transmisión intrafamiliar o vertical, aún no plenamente estudiada en este grupo.(24)
Este estudio presenta limitaciones que deben ser consideradas al interpretar los resultados. En primer lugar, el número reducido de casos positivos limita la potencia estadística, lo que podría haber impedido detectar asociaciones significativas con variables de efecto moderado. En segundo lugar, el diseño transversal no permite establecer relaciones causales ni determinar la temporalidad entre la exposición y la infección.
Adicionalmente, la información sobre conductas sexuales se obtuvo mediante autorreporte, lo que puede introducir sesgo de deseabilidad social y subestimación de exposiciones reales. Asimismo, no se contó con información detallada sobre antecedentes maternos, lactancia o cribado neonatal, lo que limita la evaluación de la transmisión vertical.
Los hallazgos aportan evidencia relevante sobre la endemicidad del HTLV en personal militar y respaldan la necesidad de estrategias de tamizaje y prevención integradas, particularmente en conjunto con programas de control de ITS.
En conclusión, la prevalencia de HTLV-1 identificada en personal militar confirma la endemicidad en la zona. La asociación encontrada con otras ITS refuerza el papel predominante de la transmisión sexual en este contexto. Estos hallazgos destacan la necesidad de estrategias preventivas integradas con el control de ITS y de futuros estudios longitudinales y de pareja, que profundicen en la influencia de prácticas sexuales y antecedentes maternos en la transmisión del HTLV-1 en esta región.
REFERENCIAS BIBLIOGRÁFICAS
1. Cueto C, Pérez G, Rodríguez L. Seroprevalence of HTLV-1/2 in blood donors from Andean communities [Internet]. Int J Infect Dis. 2021;104:234-9. DOI: 10.1016/j.ijid.2020.11.056
2. World Health Organization. Human T-lymphotropic virus type 1: technical report. Ginebra, Suiza [Internet]. World Health Organization; 2021. [acceso: 04/11/2025]. Disponible en: https://www.who.int/publications/i/item/9789240020221
3. Tamayo E, Gómez M, Suárez J. Factores asociados a HTLV-1/2 en poblaciones rurales peruanas [Internet]. Rev Peru Med Exp Salud Publica. 2019;36(2):256-63. DOI: 10.17843/rpmesp.2019.362.4161
4. Hernández V, Torres A, Rojas F. HTLV-1 infection among young adults in endemic zones of Perú [Internet]. BMC Infect Dis. 2022;22:201. DOI: 10.1186/s12879-022-07225-x
5. Smith J, Oliveira M, Gonzalez E. Occupational risk of HTLV-1 among military personnel: a systematic review [Internet]. J Mil Med. 2023;188(4):e20230345. DOI: 10.1093/milmed/usad345
6. Miranda-Ulloa E, Romero-Ruiz S, Montalvo-Otivo R, Suárez-Agüero D, Quiroz-Ruiz H, Valverde-Ticlia F. Distribución geográfica y tipo de infección del virus linfotrópico T humano en pacientes peruanos 2019-2021 [Internet]. Rev. chil. infectol. 2023;40(2): 193-96. DOI: http://dx.doi.org/10.4067/S0716-10182023000200193
7. Montalvo R, Ramírez MC, Damián M, Bruno A, Vilchez S, Quisurco M. Presentación inusual de infección por HTLV-1: una caja de pandora de infecciones oportunistas [Internet]. Rev Arg Derm. 2018 [acceso: 23/08/2025]; 99(2): [aprox. 8 p]. Disponible en: http://www.scielo.org.ar/scielo.php?script=sci_arttext&pid=S1851-300X2018000200006&lng=es
8. Marinho TA, Okita MT, Guimarães RA, Zara A, Caetano KAA, Teles SA, et al. The Global Prevalence of HTLV-1 and HTLV-2 Infections among Immigrants and Refugees-A Systematic Review and Meta-Analysis [Internet]. Viruses. 2024;16(10):1526. DOI: 10.3390/v16101526
9. Sánchez-Núñez JP, De-Miguel-Balsa E, Soriano V, Lorenzo-Garrido E, Giménez-Richarte A, Otero-Rodriguez S, et al. Prevalence of HTLV-1/2 infection in pregnant women in Central and South America and the Caribbean: a systematic review and meta-analysis [Internet]. Int J Infect Dis. 2024;143:107018. DOI: 10.1016/j.ijid.2024.107018
10. Vesterbacka J, Svensson AK, Nowak P. HTLV in Sweden [Internet]. AIDS Rev. 2024;26(1):41-7. DOI: 10.24875/AIDSRev.24000002
11. Rosadas C, Taylor GP. HTLV-1 and Co-infections. Front Med (Lausanne) [Internet]. 2022;9:812016. DOI: 10.3389/fmed.2022.812016
12. Macchi B, Grelli S, Marino-Merlo F, Mastino A. HTLV-1/2 infection in Italy: a narrative review of epidemiological studies [Internet]. AIDS Rev. 2024;26(2):53-63. DOI: 10.24875/AIDSRev.24000007
13. Sampaio GCL, Ribeiro JR, De Almeida CN, Boa-Sorte N, Galvão-Castro B, Grassi MFR. Human T Cell Lymphotropic Virus Type 1 Global Prevalence Associated with the Human Development Index: Systematic Review with Meta-Analysis [Internet]. AIDS Res Hum Retroviruses. 2023;39(4):145-65. DOI: 10.1089/AID.2021.0230
14. Santana CS, Andrade FO, Da Silva GCS, Nascimento JOS, Campos RF, Giovanetti M, et al. Advances in preventive vaccine development against HTLV-1 infection: A systematic review of the last 35 years [Internet]. Front Immunol. 2023;14:1073779. DOI: 10.3389/fimmu.2023.1073779
15. Branda F, Romano C, Pavia G, Bilotta V, Locci C, Azzena I, et al. Human T-Lymphotropic Virus (HTLV): Epidemiology, Genetic, Pathogenesis, and Future Challenges [Internet]. Viruses. 2025;17(5):664. DOI: 10.3390/v17050664
16. Ye L, Taylor GP, Rosadas C. Human T-Cell Lymphotropic Virus Type 1 and Strongyloides stercoralis Co-infection: A Systematic Review and Meta-Analysis. Front Med (Lausanne) [Internet]. 2022;9:832430. DOI: 10.3389/fmed.2022.832430
17. Janse J, Kalkman JP, Burchell GL, Hopperus B, Zuiderent-Jerak T, Bollen M, et al. Civil-military cooperation in the management of infectious disease outbreaks: a scoping review [Internet]. BMJ Glob Health. 2022;7(6):e009228. DOI: 10.1136/bmjgh-2022-009228
18. Boyer CB, Gaydos CA, Geller AB, Garges EC, Vermund SH. Sexually Transmitted Infections in the U.S. Military: A Sexual Health Paradigm to Address Risk Behaviors, Unintended Pregnancy, Alcohol Use, and Sexual Trauma [Internet]. Mil Med. 2022;187(5-6):140-3. DOI: 10.1093/milmed/usab407
19. Bedno S, Hakre S, Clark S, Dear N, Milazzo M, McCoart A. Prospective screening for sexually transmitted infections among US service members with Chlamydia trachomatis or Neisseria gonorrhoeae infection [Internet]. PLoS One. 2023;18(1):e0280783. DOI: 10.1371/journal.pone.0280783
20. Murphy EL, Figueroa JP, Gibbs WN, Brathwaite A, Holding-Cobham M, Waters D. Sexual transmission of human T-lymphotropic virus type I [Internet]. Ann Intern Med. 1989;111(7):555-60. DOI: 10.7326/0003-4819-111-7-555
21. Proietti FA, Carneiro-Proietti AB, Catalan-Soares BC, Murphy EL. Global epidemiology of HTLV-I infection and associated diseases [Internet]. Oncogene. 2005;24(39):6058-68. DOI: 10.1038/sj.onc.1208968
22. Kannian P, Green PL. Human T Lymphotropic Virus Type 1 (HTLV-1): Molecular Biology and Oncogenesis [Internet]. Viruses. 2010;2(9):2037-77. DOI: 10.3390/v2092037
23. Bailey MS. A brief history of British military experiences with infectious and tropical diseases [Internet]. J R Army Med Corps. 2013;159(3):150-7. DOI: 10.1136/jramc-2013-000087
24. Grillo MP, Sloan M, Wankie C, Woodland K, Reader E, Porter B. Global HIV Prevention, Testing, and Counseling in Military Populations [Internet]. Curr HIV Res. 2017;15(2):95-101. DOI: 10.2174/1570162X15666170516170412
Conflictos de interés
Los autores declaran no tener conflictos de interés.
Financiamiento
Este estudio es autofinanciado
Contribuciones de los autores
Conceptualización: Raúl Montalvo Otivo, Kelina Almora León, Salome Ochoa Sosa, Gabriela Camayo Vivas.Curación de datos: Armida Rojas Dávila, Jorge Lopez Peña, Ciro Rodriguez Aliaga.
Análisis formal: Felix Acuña, Ciro Rodriguez Aliaga, Gabriela Camayo Vivas.
Adquisición de fondos: Kelina Almora León, Salome Ochoa Sosa, Armida Rojas Dávila, Jorge Lopez Peña.
Metodología: Raúl Montalvo Otivo, Ciro Rodriguez Aliaga, Gabriela Camayo Vivas.
Administración del proyecto: Raúl Montalvo Otivo, Kelina Almora León.
Recursos: Salome Ochoa Sosa, Armida Rojas Dávila, Jorge Lopez Peña, Ciro Rodriguez Aliaga, Gabriela Camayo Vivas.
Software: Jorge Lopez Peña, Ciro Rodriguez Aliaga.
Visualización: Kelina Almora León, Salome Ochoa Sosa, Armida Rojas Dávila, Jorge Lopez Peña, Ciro Rodriguez Aliaga, Gabriela Camayo Vivas.
Redacción –borrador original: Raúl Montalvo Otivo, Kelina Almora León.
Redacción –revisión y edición: Raúl Montalvo Otivo, Kelina Almora León, Salome Ochoa Sosa, Armida Rojas Dávila, Jorge Lopez Peña, Ciro Rodriguez Aliaga, Gabriela Camayo Vivas.
Disponibilidad de datos
La base de datos recabada de esta investigación es confidencial; no puede ser divulgada públicamente. El acceso a esta información requiere una solicitud formal dirigida al autor corresponsal. Correo electrónico: motivo3@gmail.com