Revisión Sistemática
Revisión integrativa del desgaste laboral en personal de salud
Intregative review of work-related Burnout in healthcare personnel
Miguel Basurto Mata1* https://orcid.org/0009-0006-7318-720X
Sofia Cheverria Rivera2 https://orcid.org/0000-0003-1099-8719
María Guadalupe Interial-Guzmán1 https://orcid.org/0000-0003-1231-4077
María Guadalupe Moreno-Monsiváis1 https://orcid.org/0000-0002-7152-0244
1Universidad Autónoma de Nuevo León. Facultad de Enfermería. Monterrey, México.
2Universidad Autónoma de San Luis Potosí. Facultad de Enfermería y Nutrición. San Luis Potosí, México.
*Autor para la correspondencia. Correo electrónico: miguel.basurtomt@uanl.edu.mx
RESUMEN
Introducción: La pandemia por COVID-19 incrementó el desgaste laboral en el personal de salud, reflejado en cansancio emocional, despersonalización y baja realización personal. Este fenómeno afecta la salud física y psicológica de los profesionales; repercute en la calidad y seguridad del cuidado.
Objetivo: Analizar los factores asociados al desgaste laboral en personal de salud y su impacto en la calidad del cuidado.
Métodos: Se efectuó una revisión sistemática siguiendo la declaración PRISMA 2020. Se consultaron PubMed, Semantic Scholar y Google Scholar; se incluyeron artículos en inglés y español publicados entre 2020 y 2025. Se seleccionaron estudios transversales de desgaste laboral en personal de salud. De 28 443 registros iniciales, se incluyeron 13 artículos en el análisis final.
Resultados: A escala internacional, se observó desgaste laboral elevado, con mayor impacto en médicos residentes, personal de enfermería, mujeres y adultos jóvenes. El cansancio emocional y la despersonalización presentaron mayor afectación. Entre los factores de riesgo se identificaron sobrecarga laboral, trabajo en áreas críticas, baja dotación de personal y escaso reconocimiento profesional; esto afecta la calidad y seguridad del paciente. Como factores protectores se señalaron la experiencia laboral, el apoyo familiar, la satisfacción y el reconocimiento profesional.
Conclusiones: El desgaste laboral en personal de salud constituye un problema global que compromete la seguridad del paciente. Los estudios fueron transversales, por lo cual, se recomienda impulsar investigaciones longitudinales en América Latina y México a fin de diseñar estrategias preventivas y organizacionales que fortalezcan el bienestar profesional y la calidad del cuidado.
Palabras clave: agotamiento profesional; personal de salud; seguridad del paciente.
ABSTRACT
Introduction: The COVID-19 pandemic increased work-related burnout among healthcare personnel, manifested as emotional exhaustion, depersonalization, and reduced personal accomplishment. This phenomenon affects both the physical and psychological health of professionals and has repercussions on the quality and safety of care.
Objective: To analyze the factors associated with work-related burnout in healthcare personnel as well as their impact on quality of care.
Methods: A systematic review was conducted following the PRISMA 2020 guidelines. PubMed, Semantic Scholar, and Google Scholar were searched for articles published in English and Spanish between 2020 and 2025. Cross-sectional studies assessing work-related burnout in healthcare personnel were included. From 28,443 initial records, 13 articles were retained for the final analysis.
Results: High levels of work-related burnout were observed international scale, with greater impact among medical residents, nursing staff, women, and young adults. Emotional exhaustion and depersonalization were the most affected dimensions. Risk factors included work overload, employment in critical care areas, insufficient staffing, and low professional recognition; all of which negatively affect patient quality and safety. Protective factors identified were work experience, family support, job satisfaction, and professional recognition.
Conclusions: Work-related burnout among healthcare personnel is a global problem that compromises patient safety. Since most studies were cross-sectional, longitudinal research in Latin America and Mexico is recommended to design preventive and organizational strategies that strengthen professional well-being and enhance quality of care.
Keywords: health personnel; patient safety; professional burnout.
Recibido: 02/10/2025
Aprobado: 22/04/2026
INTRODUCCIÓN
La pandemia de COVID-19 dio origen a una de las mayores adversidades para las instituciones de salud y su personal, lo cual generó ambientes laborales con estrés alto, sobrecarga de trabajo y aislamiento social. Lo anterior, afectó la salud física y psicológica de los profesionales, favoreció la depresión, ansiedad y otros trastornos emocionales, lo que llevó a un incremento en la incidencia del desgaste laboral (DL) o síndrome de burnout (SB).(1)
El DL fue clasificado como fenómeno ocupacional, no como una condición médica, por la Organización Mundial de la Salud (OMS) y fue incorporado en la Clasificación Internacional de Enfermedades (CIE-11).(2) Este DL se produce por estrés laboral crónico no resuelto y se manifiesta en cansancio emocional (CE), despersonalización (DE) y baja realización personal (RP). El CE implica agotamiento emocional; la DE, actitudes frías y distantes; y la RP, la percepción de autoeficacia y logro profesional.(3)
El DL se encuentra asociado con dislipidemia, diabetes mellitus tipo 2, enfermedades coronarias, dolor musculoesquelético, insatisfacción laboral, ausentismo, trastornos del sueño, depresión, abuso de sustancias y riesgo suicida.(4,5,6) Se considera al personal de salud como un grupo de alta vulnerabilidad, debido a las altas demandas de necesidades y cuidados,(7) con mayor riesgo que la población general.(8,9)
En algunos países, como en Egipto, se reportó DL moderado en 66 % de los trabajadores de salud,(10) en el Líbano en 90,7 %(11) y en China se observó un aumento de 66,5 % en 2006 a 87,8 % en 2016.(12) Por otro lado, en Argentina, la prevalencia en médicos residentes fue del 39 %(13) y en México, antes de la pandemia, oscilaba entre 9,1 % y 89,7 %,(14), mientras que después de la pandemia, se observaron prevalencias de 45 % en Malasia, 66 % en EE. UU. y 90 % en Corea del Sur.(15,16,17) En servicios hospitalarios, como urgencias, la incidencia suele triplicarse.(18)
El incremento del DL a partir de la pandemia impactó la salud del personal hospitalario, la calidad del cuidado, la seguridad del paciente y la productividad institucional. En México, la evidencia científica previa a la pandemia es limitada, lo cual dificulta realizar una relación entre años anteriores y la actualidad. De la misma manera, el DL genera un impacto sobre diversos aspectos como: 1) La calidad y seguridad de los pacientes; 2) repercusiones en el ambiente organizacional y económico; 3) alteración sobre el estado de salud mental del personal de salud, así como la violación a sus derechos laborales; y, 4) compromiso hacia la sostenibilidad de los sistemas de salud.
Esta revisión sistemática busca analizar los factores asociados al DL a nivel internacional, así como en México, las repercusiones sobre los profesionales de la salud y su impacto en la calidad del cuidado.
MÉTODOS
Para la pregunta de investigación se utilizó la estrategia PICO(19) ¿Es el DL un predictor para la calidad del cuidado en el paciente? La población de estudio se conformó por personal de salud sometido a la aplicación de instrumentos que miden el DL; cabe destacar que esta investigación no trabajó directamente en sujetos humanos. Uno de los investigadores llevó a cabo la evaluación independiente de los títulos, resúmenes y texto completo. Para fines de esta revisión sistemática, se siguieron las directrices marcadas por el modelo PRISMA 2020.(20) Se utilizaron tres bases de datos reconocidas para la búsqueda de artículos: PubMed, SemanticScholar y el motor de búsqueda Google académico.
Criterios de inclusión y exclusión
Los criterios de inclusión fueron los siguientes: Idioma inglés y español, artículos del 2020 al 2025, estudios cuantitativos-transversales que hayan utilizado instrumentos para evaluar el Desgaste Laboral en personal de Salud. Se excluyeron todos aquellos artículos que no se enfocaran en la población antes mencionada; así como revisiones de literatura, revisiones sistemáticas, protocolos, tesis y artículos sin acceso completo.
Estrategia de búsqueda
La estrategia de búsqueda se elaboró a partir de términos DeCS(21) y MeSH,(22)combinados con operadores booleanos (“AND”, “OR”), de acuerdo con la pregunta PICO y bajo la siguiente combinación: ((((“Personnel Health”) OR (“Healthcare workers”)) OR (“Health care providers”)) AND (“Professional burnout” OR “Occupational burnout” OR “Career burnout”)) AND (“Health care quality” OR “Quality of Healthcare” OR “Care quality”).
RESULTADOS
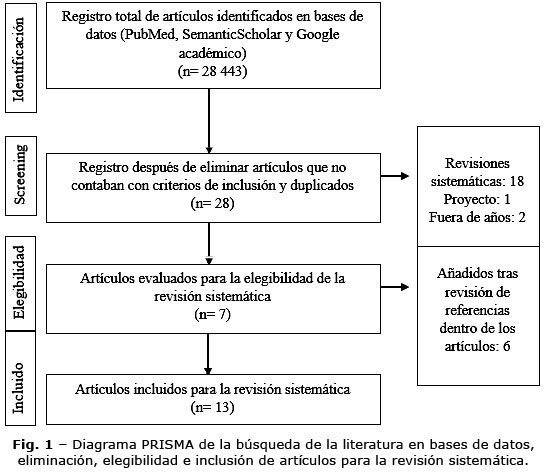
A partir de la búsqueda en bases de datos, se identificaron 28 443 artículos en formato de resumen. Tras una primera depuración, la cual constó con la aplicación de los siguientes filtros: Estudios de tipo transversal, artículos entre los años 2020 a 2025 y estudios de texto completo; como resultado final se seleccionaron 28 resúmenes. Después del filtrado, se revisaron los textos completos y se excluyeron aquellos que no abordaban al personal de salud, el desgaste laboral, los factores asociados o su relación con la calidad del cuidado, a su vez, aquellos artículos publicados fuera del periodo 2020-2025, con un resultado final de siete artículos. Además, se realizó una revisión adicional de las referencias citadas en los estudios seleccionados, donde se identificaron seis investigaciones más, para conformar un total de 13 artículos para el análisis final (disponible como archivo complementario). El proceso de selección y exclusión se presenta en el diagrama de flujo PRISMA (Fig. 1).
DISCUSIÓN
La identificación de DL en el personal de salud da la pauta a la generación de estrategias para afrontar esta grave situación que se evidencio aún más tras la pandemia por la COVID-19.(1) Estas medidas son posibles plantearlas a través del análisis de la prevalencia, el impacto del DL en las diversas dimensiones que este comprende, así como los factores que contribuyen a la intensificación de los síntomas y posibles enfermedades que esto conlleva.(4,5,6) Lo antes mencionado, se identificó a través de los 13 artículos analizados, los cuales destacan el impacto del DL en el personal médico, de manera particular en médicos residentes, personal de enfermería y otros miembros del equipo multidisciplinario; a su vez, se observan diferencias de acuerdo con el sexo y edad.
Desgaste laboral general
Es evidente la afectación de DL en el personal de salud a nivel global, especialmente tras la pandemia de COVID-19, sin embargo, estos profesionales deben de afrontar estas situaciones a fin de brindar una calidad del cuidado adecuada. Los estudios analizados, demuestran DL en países como China, África y Canadá,(23,24,25) el cual se presenta de un 55 % al 75 % en el personal de salud; mientras que en México, EE. UU. y Chile(1,26,27,28) se observan prevalencias que van desde el 20,4 % al 58,7 %.
A su vez, en México se muestra mayor incidencia en el personal médico (55 %), con mayor impacto en médicos residentes (77,80 %). y en los profesionales de enfermería (46,20 %). Por otro lado, el sexo femenino (63,10 %) y grupos de edad entre 22 a 32 años (58,20 %), resultan tener mayor susceptibilidad al DL.(1)
Desgaste laboral por dimensiones
Los estudios analizados mostraron la utilización de, por lo menos, tres instrumentos diferentes, los cuales engloban tres dimensiones principales: CE, DE y baja DP. En países como China, Taiwán y Polonia(29,30,31,32) se reportan medias moderadas a altas, en las dimensiones de CE y DE: China (23,44 y 6,7), Taiwán (12,27 y 2,07) y Polonia (19,1 y 5,5). Por otro lado, Canadá,(25) reporta niveles elevados de DL en las dimensiones cansancio (85,2 %) y abandono (87,7 %) en el personal de salud; mientras que en Chile y EE. UU.,(28,33) destaca el personal médico (residente) y de enfermería, con predominio en la dimensión CE (50,8 %; M = 29,8; DE = 11,1). Por último, en México(1) se observa que las tres dimensiones se encuentran con niveles altos con porcentajes del 50 % al 53 %. Estos resultados demuestran la importancia del enfoque en estrategias de prevención al DL en el personal de salud, ya que se encuentran en contacto directo con el paciente y repercute en la calidad y seguridad del cuidado otorgado.
Factores asociados con el desgaste laboral
En las investigaciones analizadas, se identificaron factores asociados de DL los cuales impactan sobre el personal de salud, en la calidad y seguridad del cuidado. En Chile(28) se observó relación entre la ocurrencia de errores médicos y de DL (p< 0,05), mientras que en Polonia(32,34) las dimensiones CE y DE se vincularon la intención de abandono laboral (p< 0,001) como con el cuidado perdido (p< 0,001, r= >0). En China,(29,30) el personal con mayor edad y experiencia laboral mostró disminución en el CE y DE (p< 0,001); sin embargo, la confianza en el cuidado otorgado (M= 28,12; DE= 13,43), el autocuidado (M= 28,36; DE= 13,21) y las condiciones seguras del trabajo (M= 28,48; DE= 13,18) impactan sobre el CE; por otro lado, la autoeficacia y el apoyo familiar (r= 0,376; r= 0,348), respectivamente) se asociaron de manera positiva con la RP (p< 0,001).
En Taiwán,(31) el sexo femenino y el trabajo en áreas críticas, se encuentra asociado a CE (p< 0,001). A su vez, la visibilidad y reconocimiento profesional, disminuye la incidencia de DL (p< 0,001). de acuerdo con un estudio en EE. UU.(26) En África,(24) el tiempo laboral y la edad impactan en el DL sobre el personal médico y en los profesionales de enfermería, el cual a mayor tiempo en el trabajo y edad, presenta menor intención de abandono profesional, incremento de riesgos, mayor cuidado perdido y, como consecuencia, menor compromiso con la calidad y seguridad de la atención.
Factores de riesgo relacionados con el desgaste laboral y su impacto en la calidad del cuidado y seguridad de los pacientes
Los estudios analizados mostraron factores de riesgo que favorecen el desarrollo de DL en el personal de salud y que generan un impacto negativo en la calidad y seguridad del paciente. En África(24) el grupo de edad de 30 a 39 años mostró mayor prevalencia de DL (61,39 %) aunado con la limitación de recursos (58,1 %); por otro lado, en EE. UU.,(27) el ambiente laboral inadecuado, la ausencia de liderazgo, un equipo deficiente y la baja remuneración eleva el DL sobre la enfermera que trabaja en un hospital con más de 40 horas a la semana (OR=3,28; IC95 %: 1,61-6,67). En este mismo país(33) se identificó que, tener más de diez años de experiencia y sobrecarga de trabajo, son factores principales para el desarrollo de DL.
Mientras tanto, en China,(23) investigadores observaron que el personal de enfermería con menos de 30 años, ocho años de experiencia o menor y más de 20 horas de jornada en áreas de COVID‑19, presenta incremento de DL, en especial en las dimensiones CE y DE; mientras que la baja realización personal, se asocia a menor edad, menos experiencia y bajo nivel académico. A su vez, el incremento de DL se asoció a personal con posgrado, alta carga laboral y trabajar más de cinco guardias nocturnas.(30) Por otro lado, en México,(1) el sexo femenino presenta mayor riesgo de DL, similar resultado que en Canadá; así como los médicos en edad de 22 a 39 años y médicos residentes con dos años de experiencia y que laboran más de 81 horas semanales. En el personal de enfermería se identificó como factor de riesgo el turno nocturno y jornadas superiores a 40 horas.
En otro estudio(26) se identificaron diversos factores tales como los grupos de edad, el número de pacientes asignados al personal de enfermería y el cansancio emocional, en asociación con la intención de abandonar la profesión. Lo anterior llega a generar repercusiones en la calidad del cuidado y seguridad de los pacientes, lo cual tiene una estrecha relación con los errores médicos, la deficiencia de comunicación y la falla en indicaciones de tratamiento.
Factores que disminuyen el desarrollo de desgaste laboral y favorecen la calidad del cuidado y seguridad en los pacientes
Así como existen factores de riesgo al desarrollo de DL, también se pueden encontrar factores protectores que disminuyen este desgaste; por ejemplo, en China(23) se identificó que la actividad física de una a dos veces por semana y el ser mujer, aminora el DL; mientras que en Polonia(34) se observó que la satisfacción laboral, la dotación adecuada de personal de enfermería y contar con mayor experiencia, impacta de manera positiva en la incidencia de abandono y DL. Por otro lado, la visibilidad profesional, el ejercicio de una práctica independiente y la adecuada relación con médicos y supervisores, favorece la calidad del cuidado y seguridad en los pacientes y reduce el DL.(26) Lo anterior, sugiere que el refuerzo de factores individuales, organizacionales y de relación, contribuyen a la prevención de DL y, por ende, favorecen la seguridad, la satisfacción y el cuidado otorgado de acuerdo con sus necesidades.
Limitaciones e implicaciones para el futuro
Se observó una constante en el uso de instrumentos que miden el DL, como lo fue el MBI (Maslach Burnout Inventory).(35) Lo anterior limita conocer otras dimensiones y aspectos que distintos instrumentos pudieran otorgar. Cabe destacar que los artículos incluidos fueron de diseño transversal, lo cual crea una limitante en la causalidad, por lo cual sería conveniente la realización de estudios longitudinales que permitan observar de manera constante el comportamiento del DL en el personal de salud.
Algunos autores proponen la teoría de demandas y recursos laborales,(36) la cual busca disminuir los factores físicos, psicológicos, sociales y organizacionales que llevan al DL y promover los beneficios en apoyo, retroalimentación y variedad de habilidades, que llevan al personal de salud a sentirse motivados, comprometidos y otorgar un alto rendimiento.
Por último, tras la revisión de la literatura, se contempló la falta de investigaciones de tipo longitudinal en el contexto América Latina y México, lo cual limita a conocer la incidencia de DL, y, a su vez, brinda una oportunidad en realizar investigación en este tema, a fin de desarrollar estrategias preventivas e intervenciones para la reducción del DL en el personal de salud y, como consecuencia, impacte de manera positiva sobre la calidad del cuidado y seguridad del paciente.
REFERENCIAS BIBLIOGRÁFICAS
1. Rosales-Saade A, Pavon-Leon P, Riera-Vazquez N, Diaz-Vallejo JJ. Síndrome de burnout en personal sanitario durante la pandemia del COVID-19, Veracruz, México [Internet]. Rev Horizonte Med. 2025;25(1):1-12. DOI: http://dx.doi.org/10.24265/horizmed.2025.v25n1.04
2. Organización Mundial de la Salud. Burn-out: an occupational phenomenon. International Classification of Diseases [Internet]. [acceso: 16/06/2025]. Disponible en: https://www.who.int/news/item/28-05-2019-burn-out-an-occupational-phenomenon-international-classification-of-diseases
3. Juárez García A. Entrevista con Christina Maslach: reflexiones sobre el síndrome de burnout. [Internet]. Liberabit. 2014 [acceso: 16/062025]; 20(2):199-208. Disponible en: http://www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1729-48272014000200001&lng=es&tlng=es
4. Salvagioni DAJ, Melanda FN, Mesas AE, González AD, Gabani FL, Andrade SM. Physical, psychological and occupational consequences of job burnout: a systematic review of prospective studies [Internet]. PLoS One. 2017;12(10):e0185781. DOI: 10.1371/journal.pone.0185781
5. Marvaldi M, Mallet J, Dubertret C, Moro MR, Guessoum SB. Anxiety, depression, trauma-related, and sleep disorders among healthcare workers during the COVID-19 pandemic: a systematic review and meta-analysis [Internet]. Neurosci Biobehav Rev. 2021;126:252-64. DOI: 10.1016/j.neubiorev.2021.03.024
6. Kalmoe MC, Chapman MB, Gold JA, Giedinghagen AM. Physician suicide: a call to action [Internet]. Mo Med. 2019 [acceso: 16/06/2025];116(3):211-16. Disponible en: https://pubmed.ncbi.nlm.nih.gov/31527944/
7. De Hert S. Burnout in healthcare workers: prevalence, impact and preventative strategies [Internet]. Local Reg Anesth. 2020;13:171-83. DOI: 10.2147/LRA.S240564
8. West CP, Dyrbye LN, Sinsky C, Trockel M, Tutty M, Nedelec L, Carlasare LE, Shanafelt TD. Resilience and burnout among physicians and the general US working population [Internet]. JAMA Netw Open. 2020;3(7):e209385. DOI: 10.1001/jamanetworkopen.2020.9385.
9. Vassar L. How physician burnout compares to general working population [Internet]. Chicago: American Medical Association; 2016. [acceso: 16/06/2025]. Disponible en: https://www.ama-assn.org/practice-management/physician-health/how-physician-burnout-compares-general-working-population
10. Abdo SA, El-Sallamy RM, El-Sherbiny AA, Kabbash IA. Burnout among physicians and nursing staff working in the emergency hospital of Tanta University, Egypt [Internet]. East Mediterr Health J. 2015;21(12):906-15. DOI: 10.26719/2015.21.12.906
11. Youssef D, Youssef J, Abou-Abbas L, Kawtharani M, Hassan H. Prevalence and correlates of burnout among physicians in a developing country facing multi-layered crises: a cross-sectional study [Internet]. Sci Rep. 2022;12(1):12615. DOI: 10.1038/s41598-022-16095-5
12. Lo D, Wu F, Chan M, Chu R, Li D. A systematic review of burnout among doctors in China: a cultural perspective [Internet]. Asia Pac Fam Med. 2018;17:3. DOI: 10.1186/s12930-018-0040-3
13. Baro Vila RC, Burgos LM, Sigal A, Costabel JP, Alves de Lima A. Burnout syndrome in cardiology residents. Impact of the COVID-19 pandemic on burnout syndrome in cardiology residents [Internet]. Curr Probl Cardiol. 2022;47(1):100873. DOI: 10.1016/j.cpcardiol.2021.100873
14. Aguilar Camacho MJ, Luna Correa JE, Tovar Vega AR, Blancarte Fuentes E. Síndrome de burnout. Biodesarrollo y reversión de impactos en el sector de la salud del estado de Guanajuato, México [Internet]. Región Soc. 2020;32:e1308. DOI: 10.22198/rys2020/32/1308
15. Ibrahim F, Samsudin EZ, Chen XW, Toha HR. The prevalence and work-related factors of burnout among public health workforce during the COVID-19 pandemic [Internet]. J Occup Environ Med. 2022;64(1):e20-e27. DOI: 10.1097/JOM.0000000000002428
16. Stone KW, Kintziger KW, Jagger MA, Horney JA. Public health workforce burnout in the COVID-19 response in the U.S. [Internet]. Int J Environ Res Public Health. 2021;18(8):4369. DOI: 10.3390/ijerph18084369
17. Lee J, Jang SN, Kim NS. Burnout among public health workers during the COVID-19 pandemic in South Korea [Internet]. J Occup Environ Med. 2023;65(3):e141-e146. DOI: 10.1097/JOM.0000000000002773
18. Berger E. Physician burnout: emergency physicians see triple risk of career affliction [Internet]. Ann Emerg Med. 2013 [acceso: 17/06/2025];61(3):A17-A19. Disponible en: https://www.annemergmed.com/article/S0196-0644(13)00002-4/fulltext
19. Frandsen TF, Nielsen MFB, Lindhardt CL, Eriksen MB. Using the full PICO model as a search tool for systematic reviews resulted in lower recall for some PICO elements [Internet]. J Clin Epidemiol. 2020; 127:69-75 DOI: 10.1016/j.jclinepi.2020.07.005
20. Page MJ, McKenzie JE, Bossuyt PM, Boutron I, Hoffmann TC, Mulrow CD, et al. Declaración PRISMA 2020: una guía actualizada para la publicación de revisiones sistemáticas [Internet]. J Clin Epidemiol. 2021; 134:178-89. DOI: 10.1016/j.jclinepi.2021.03.001
21. Biblioteca Virtual en Salud. Descriptores en Ciencias de la Salud (DeCS) [Internet]. [acceso: 11/06/2025]. Disponible en: https://decs.bvsalud.org/es/
22. Medical Subject Headings (MeSH). Bethesda (MD): National Library of Medicine (US), National Center for Biotechnology Information [Internet]. [acceso: 16/06/2025]. Disponible en: https://www.ncbi.nlm.nih.gov/mesh/
23. Wang S, Luo G, Ding X, Ma X, Yang F, Zhang M, et al. Factors associated with burnout among frontline nurses in the post-COVID-19 epidemic era: a multicenter cross-sectional study [Internet]. BMC Public Health. 2024;24(1):688. DOI: 10.1186/s12889-024-18223-4
24. Batanda I. Prevalence of burnout among healthcare professionals: a survey at Fort Portal Regional Referral Hospital [Internet]. NPJ Ment Health Res. 2024;3(1):16. DOI: 10.1038/s44184-024-00061-2
25. Singh J, Poon DE, Alvarez E, Anderson L, Verschoor CP, Sutton A, et al. Burnout among public health workers in Canada: a cross-sectional study [Internet]. BMC Public Health. 2024;24(1):48. DOI: 10.1186/s12889-023-17572-w
26. Abraham CM, Zheng K, Norful AA, Ghaffari A, Liu J, Poghosyan L. Primary care nurse practitioner burnout and perceptions of quality of care [Internet]. Nurs Forum. 2021;56(3):550-9. DOI: 10.1111/nuf.12579
27. Shah MK, Gandrakota N, Cimiotti JP, Ghose N, Moore M, Ali MK. Prevalence of and factors associated with nurse burnout in the US [Internet]. JAMA Netw Open. 2021;4(2):e2036469. DOI: 10.1001/jamanetworkopen.2020.36469
28. Villalón López F, Mundt AP, Hirmas A, Rivera RM, Guiloff R. Impact of burnout on turnover, medical errors, medical leave and a cross-sectional study of contributing factors among Chilean physicians [Internet]. BMJ Open. 2025;15(5):e099773. DOI: 10.1136/bmjopen-2025-099773
29. Hu D, Kong Y, Li W, Han Q, Zhang X, Zhu LX, et al. Frontline nurses' burnout, anxiety, depression, and fear statuses and their associated factors during the COVID-19 outbreak in Wuhan, China: a large-scale cross-sectional study [Internet]. EClinicalMedicine. 2020;24:100424. DOI: 10.1016/j.eclinm.2020.100424
30. Zhang Y, Wang C, Pan W, Zheng J, Gao J, Huang X, et al. Stress, burnout, and coping strategies of frontline nurses during the COVID-19 epidemic in Wuhan and Shanghai, China [Internet]. Front Psychiatry. 2020;11:565520. DOI: 10.3389/fpsyt.2020.565520
31. Chen R, Sun C, Chen JJ, Jen HJ, Kang XL, Kao CC, et al. A large-scale survey on trauma, burnout, and posttraumatic growth among nurses during the COVID-19 pandemic [Internet]. Int J Ment Health Nurs. 2021;30(1):102-16. DOI: 10.1111/inm.12796
32. Radosz-Knawa Z, Kamińska A, Malinowska-Lipień I, Brzostek T, Gniadek A. Factors influencing the rationing of nursing care in selected Polish hospitals [Internet]. Healthcare (Basel). 2022;10(11):2190. DOI: 10.3390/healthcare10112190
33. Martin B, Kaminski-Ozturk N, O'Hara C, Smiley R. Examining the impact of the COVID-19 pandemic on burnout and stress among U.S. nurses [Internet]. J Nurs Regul. 2023;14(1):4-12. DOI: 10.1016/S2155-8256(23)00063-7
34. Malinowska-Lipień I, Gabryś T, Kózka M, Gniadek A, Brzostek T. Nurses' intention to leave their jobs in relation to work environment factors in Polish hospitals: cross-sectional study [Internet]. Med Pr. 2023;74(5):377-87. DOI: 10.13075/mp.5893.01426
35. Repositorio español. Cuestionario – Burnout traducido (Maslach Burnout Inventory). [Internet]. España: Ecestaticos; sf. [acceso: 03/07/2025]. Disponible en: https://static.ecestaticos.com/file/035/b15/f97/035b15f97effea4c69fd6519e8114bcf.pdf
36. Demerouti E, Bakker AB, Nachreiner F, Schaufeli WB. The job demands-resources model of burnout [Internet]. J Appl Psychol. 2001;86(3):499-512. DOI: 10.1037/0021-9010.86.3.499
Conflictos de interés
Los autores refieren no tener conflictos de interés.
Información financiera
Los autores declaran que no hubo subvenciones involucradas en este trabajo.
Contribuciones de los autores
Conceptualización: Sofia Cheverria Rivera; Miguel Basurto Mata.
Análisis formal: Miguel Basurto Mata; Sofia Cheverria Rivera.
Investigación: Miguel Basurto Mata; Sofia Cheverria Rivera.
Metodología: Miguel Basurto Mata; Sofia Cheverria Rivera.
Administración del proyecto: Sofia Cheverria Rivera; Miguel Basurto Mata.
Validación: Sofia Cheverria Rivera; María Guadalupe Interial-Guzmán.
Visualización: Sofia Cheverria Rivera; María Guadalupe Interial-Guzmán; María Guadalupe Moreno-Monsiváis.
Redacción – borrador original: Miguel Basurto Mata.
Redacción – revisión y edición: Sofia Cheverria Rivera; María Guadalupe Interial-Guzmán; María Guadalupe Moreno-Monsiváis.
Disponibilidad de datos
Archivo complementario: Tabla de integración con datos de los autores, revista de procedencia, objetivo y muestra de la investigación y resultados (PDF). Disponible en: https://revmedmilitar.sld.cu/index.php/mil/libraryFiles/downloadPublic/159