Artículo de la Práctica Clínica
Factores asociados a recidiva en las mujeres operadas por disfunciones del suelo pélvico
Factors associated with recurrence in women undergoing surgery for pelvic floor dysfunctions
Enia Ramón Musibay1 https://orcid.org/0000-0003-1170-3441
René Santiago Borges Sandrino1 https://orcid.org/0000-0002-4658-1475
1Hospital Militar Central “Dr. Carlos J Finlay”. La Habana, Cuba.
*Autor para la correspondencia. Correo electrónico: eniaramon@gmail.com
RESUMEN
Introducción: Las disfunciones del suelo pélvico tienen una elevada incidencia a nivel global y varios factores de riesgo se asocian con la aparición de esta enfermedad y a la recidiva luego de operadas las pacientes.
Objetivo: Determinar los factores asociados a recidiva en mujeres operadas por disfunciones del suelo pélvico.
Métodos: Estudio analítico, prospectivo, en mujeres operadas por disfunciones del suelo pélvico. Se incluyeron 231 pacientes seleccionadas mediante muestreo aleatorio simple. Se realizó regresión logística binaria, con método intro hacia delante y determinación del exponencial B para determinar los factores asociados a recidiva con otras variables. Las pruebas estadísticas se realizaron con un 95 % de confianza y se consideró el valor de p< 0,05 estadísticamente significativo.
Resultados: El grupo de edad comprendido entre 45 y 55 años tuvo mayor riesgo de recidiva con (Exp B=11,4; CI95 %: 1,382- 94,05). Las intervenciones previas, la multiparidad y la constipación se asociaron significativamente al riesgo de recidiva. El rectocistocele con incontinencia urinaria fue el tipo de disfunción de mayor riesgo (Exp B= 18,0; CI95 %: 1,692- 191,5) y la colporrafia anterior (Exp B=4,098; CI95 %: 1,001-8,113), la técnica quirúrgica con más recidivas.
Conclusiones: El manejo perioperatorio individualizado, así como la selección adecuada de la técnica quirúrgica son determinantes para disminuir las recidivas.
Palabras clave: trastornos del suelo pélvico; factores de riesgo; recidiva.
ABSTRACT
Introduction: Pelvic floor dysfunction has a high incidence globally, and several risk factors are associated with the development of this condition and with recurrence after surgery.
Objective: To determine the factors associated with recurrence in women who have undergone surgery for pelvic floor dysfunction.
Methods: A prospective, analytical study was conducted in women who had undergone surgery for pelvic floor dysfunction. 231 patients were included, selected by simple random sampling. Binary logistic regression was performed using forward introduction and exponential B calculation to determine the factors associated with recurrence in relation to other variables. Statistical tests were performed with a 95% confidence level, and a p-value < 0.05 was considered statistically significant.
Results: The 45-55 age group had the highest risk of recurrence (Exp B = 11.4; 95% CI: 1.382-94.05). Previous interventions, multiparity, and constipation were significantly associated with the risk of recurrence. Rectocystocele with urinary incontinence was the type of dysfunction with the highest risk (Exp B= 18.0; 95% CI: 1.692-191.5), and anterior colporrhaphy (Exp B=4.098; 95% CI: 1.001-8.113) was the surgical technique with the highest recurrence rate.
Conclusions: Individualized perioperative management and appropriate selection of the surgical technique are crucial for reducing recurrence.
Keywords: pelvic floor disorders; risk factors; recurrence.
Recibido: 23/02/2026
Aprobado: 09/04/2026
INTRODUCCIÓN
Las disfunciones del suelo pélvico (DSP) tienen elevada incidencia a nivel global. Los síntomas de estos trastornos afectan del 3 % al 6 % de las mujeres. Algunas investigaciones revelan que en el 50 % de las multíparas, la mayoría asintomáticas, se constatan signos de algún tipo de DSP.(1,2)
Las DSP incluyen los prolapsos de los órganos pélvicos (POP), incontinencia fecal (IF) e incontinencia urinaria (IU); esta última sobresale como la más frecuente. Se presenta entre el 25 % y el 45 % de las mujeres. Afecta también a las jóvenes cuyos estilos de vida incrementan la presión intrabdominal o tienen antecedentes de parto traumático.(3,4)
Los factores de riesgo asociados a la aparición de esta enfermedad y a la recidiva, luego de operadas, son numerosos; producen debilidad de la musculatura del suelo pélvico y daños en su inervación.(5) La multiparidad, los partos distócicos, la menopausia, la obesidad, la enfermedad pulmonar obstructiva crónica (EPOC) y la constipación, son algunos de estos factores. Se suman a la recidiva factores quirúrgicos, como la cirugía previa, los defectos compartimentales no corregidos, la mala selección de la técnica y la experiencia del equipo quirúrgico.(6,7)
En la institución donde laboran los autores, existe una línea de trabajo dedicada al tratamiento de las DSP y a pesar de contar con varias investigaciones relacionadas con el tema, ninguna se relaciona con los factores asociados a la recidiva, lo cual se explora en la presente investigación.(8,9)
El objetivo del estudio es determinar los factores asociados a recidiva en mujeres operadas por DSP.
MÉTODOS
Diseño
Se realizó un estudio de serie de casos, analítico prospectivo, en mujeres operadas por DSP, en el Hospital Militar Central “Dr. Carlos J. Finlay”, desde enero del año 2019 hasta julio del año 2025.
Sujetos
Para seleccionar la serie se tuvo en consideración el número de pacientes operadas por alguna DSP en el periodo de estudio, que cumplieron con los criterios de selección de la investigación. Se seleccionaron 231 pacientes mediante muestreo aleatorio simple. Los criterios de inclusión fueron: pacientes que aceptaron participar en la investigación, con seguimiento de al menos un año.
Variables
Recidiva: no (en un año de seguimiento no mostraron recidiva); si (durante un año de seguimiento mostraron recidiva).
Edad: en años cumplidos al momento de la operación, agrupada en 35-45 años, 46-55 años, 56-65 años, 66-75 años, mayor de 75 años.
Antecedentes: intervenciones previas, alteraciones de la columna lumbosacra, multiparidad, obesidad, diabetes mellitus, constipación, EPOC.
Tipo de DSP: prolapso uterino, cistocele, cistocele asociado a IU (cistocele + IU), rectocele, rectocistocele, prolapso de la cúpula vaginal, rectocistocele asociado a IU (rectocistocele + IU) e IU.
Electromiografía del suelo pélvico (EMG del SP): disfunción neuromuscular ligera, disfunción neuromuscular moderada, disfunción neuromuscular severa.
Técnica quirúrgica: histerectomía total vaginal, colpoplastia transobturador (TOT), colporrafia anterior, colporrafia posterior, colporrafia anteroposterior, cabestrillo suburetral, colposuspensión de Burch, plicatura de Kelly.
Complicaciones: exposición de la malla, hematoma, sangrado postoperatorio, granuloma de la cúpula vaginal, infección urinaria.
Procedimientos
Los datos se recolectaron directamente de las pacientes en las consultas y de las historias clínicas en la medida que se incorporaron las pacientes al estudio.
Procesamiento
Se empleó el programa estadístico IBM-SPSS (v. 23). Para el análisis exploratorio se calculó la media y desviación estándar de las variables cuantitativas. Se emplearon distribuciones de frecuencias absolutas para las cualitativas. Para determinar la relación de las variables categóricas se empleó el ji cuadrado y V de Cramer. El riesgo asociado a recidiva se determinó mediante regresión logística binaria, con método intro hacia delante y determinación del exponencial B; los valores iguales o superiores a 1 representaron riesgo de recidiva. Las pruebas estadísticas se realizaron con un 95 % de confianza y el valor de p< 0,05 se consideró estadísticamente significativo.
Cuestiones bioéticas
El estudio cumplió los principios bioéticos de la Declaración de Helsinki.(10) Antes de iniciar la investigación se discutió el proyecto para su aprobación por el Consejo Científico de la institución y la Comisión de Ética Médica. Las pacientes firmaron el consentimiento informado para participar en el estudio. Se les explicaron los objetivos, su carácter anónimo y que podían retirarse sin que se afectase su atención médica ni la relación médico -paciente. Los resultados se utilizan solo para el análisis como grupo y para mejorar la atención.
RESULTADOS
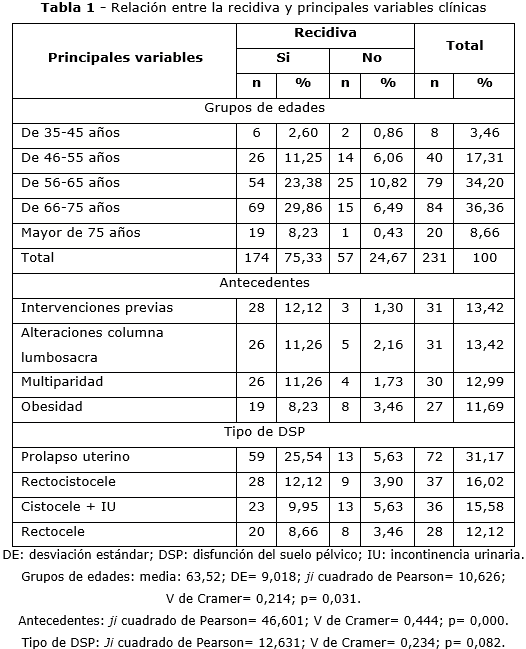
En la tabla 1 se expone la relación entre la recidiva y las principales variables clínicas. El 75,33 % de la serie estudiada no mostró recidiva durante el año de seguimiento, mientras que 57 (24,67 %) presentaron recidiva.
Predominó el grupo de edades comprendido entre 66 y 75 años con 84 (36,36 %), sin embargo, no fue el de mayor porcentaje de recidivas, que lo aportó el grupo de 56 a 65 años, con 25 (10,82 %), seguido por el grupo de 66 a 75 años con 15 (6,49 %). Estos hallazgos no fueron significativos estadísticamente.
En la tabla 1 se muestran los antecedentes más frecuentes: predominaron las intervenciones previas y las alteraciones de la columna lumbosacra, con 31 (13,42 %) cada una. A pesar de esto, la recidiva predominó en pacientes con obesidad, con 8 (3,46 %). El valor de p= 0,000 y V= 0,444 demuestran que ambas variables estuvieron relacionadas, con asociación moderada.
El prolapso uterino fue la DSP más frecuente, con 72 (31,17 %) mujeres. Le siguió el rectocistocele y cistocele + IU en 37 (16, 02 %) y 36 (15, 58 %) respectivamente. El prolapso uterino y cistocele + IU mostraron mayor recidiva con 13 (5, 63 %) cada uno.
La tabla 2 muestra la relación entre la recidiva y resultados de EMG del SP. En 113 (48,92 %) pacientes se encontró disfunción neuromuscular ligera; de ellas solo tuvo recidiva 3,03 %. Aunque la disfunción neuromuscular severa del SP fue la menos frecuente, con 31 (13,42 %), exhibió mayor recidiva con 30 (12,99 %) pacientes. El valor de p= 0,000 y V= 0,752 indica que ambas variables estuvieron relacionadas y la asociación entre estas fue fuerte.
En la tabla 3 se expone la relación entre la recidiva y las principales variables quirúrgicas.
La histerectomía vaginal predominó dentro de los procederes quirúrgicos con 59 (25,54 %) y la mayor cifra de recidiva; 5,19 % de la serie. La colpoplastia TOT fue la segunda técnica quirúrgica más realizada, con 48 (20,78 %) pacientes y 9 (3,90 %) recidivas. El menor porcentaje de recidiva (0,43 %) le correspondió a la colposuspensión de Burch. Estos hallazgos muestran asociación de las variables, con un valor de p= 0,042.
Dentro de las complicaciones se destacó la exposición de la malla en 28 (12,12 %) operadas, que también aportó la mayor recidiva, con 11 (4,76 %) pacientes.
En la tabla 4 se observan los factores asociados a recidiva, dentro de los figuró la edad; el grupo de 45 a 55 años exhibió mayor riesgo (Exp B= 11,4; CI95 %: 1,382- 94,05), seguido por el de 56 a 65 años (Exp B= 8,7; CI95 %: 1,114- 69,43).
De los antecedentes, las intervenciones previas se asociaron más a recidiva (Exp B= 5,2; CI95 %: 4,032-67,05). La multiparidad mostró un Exp B= 5,0; CI95 %: 0,559- 45,64). La diabetes mellitus, la constipación y las alteraciones de columna lumbosacra también mostraron valores del Exp B superiores a 1 lo cual demuestra que constituyen factores de riesgo para desarrollar recidiva.
El rectocistocele asociado a IU fue el tipo de DSP de mayor riesgo de recidiva (Exp B= 18,0; CI95 %: 1,692-191,5). El cistocele asociado a IU y la IU aislada, también mostraron riesgo de recidivar con Exp B= 10,1; CI95 %: 1,215-85,22 y Exp B= 10,2; CI95 %: 0,972-108,8) respectivamente.
En la tabla 5 se exponen otros factores asociados a recidiva, las disfunciones moderadas y severas del SP, figuraron como variables asociadas al riesgo de recidiva, con Exp B= 4,8; CI95 %: 0,007- 8,456 y Exp B= 10,6; CI95 %: 0,201- 9,547 respectivamente.
Dentro de las técnicas quirúrgicas se destacó la colporrafia anterior como proceder de mayor riesgo de recidiva (Exp B= 4,098; CI95 %: 1,001-8,113), seguida por la colocación de cabestrillo suburetral (Exp B= 2,539; CI95 %: 0,041-6,342) y la colpoplastia TOT (Exp B= 1,100; CI95 %: 0,284- 4,256). La histerectomía vaginal (Exp B= 0,125; CI95 %: 0,013-1,193), la colposuspensión de Bush (Exp B= 0,380; CI95 %: 0,108- ,337) y la colporrafia posterior (Exp B= 0,313; CI95 %: 0,065-1,502) no representaron riesgo de recidiva en la serie estudiada. En cuanto a las complicaciones, la exposición de la malla fue la de mayor riesgo de recidiva (Exp B= 4,800; CI95 %: 0,397-28,013), seguida por el hematoma (Exp B= 2,588; CI95 %: 0,255- 26,306).
DISCUSIÓN
Varias investigaciones sostienen que la incidencia de las DSP se incrementa en la medida que la mujer envejece. En el estudio llevado a cabo por Brunes M y otros,(11) la edad de las pacientes osciló entre 59 y 76 años. La mayoría de las estudiadas por Santis-Moya F y otros(12) son mayores de 60 años, media de 61,9 años, con predominio del grupo entre 55 y 75 años. Estos resultados se asemejan a los del estudio actual, en el que predominaron las edades de 66 a 75 años y la media de 63,5. Sin embargo; en el ámbito nacional, para Reyes E y otros,(13) predominaron las edades entre 56 y 69 años, lo cual pudiera estar influenciado por una serie de casos que solo incluyó prolapsos de la cúpula vaginal. Para Noé G y otros,(14) y Wihersaari O y otros,(15) la media para la edad fue de 63 años; resultados que concuerdan con la media para la edad referida en esta serie.
En cuanto a los antecedentes referidos por las pacientes, la literatura destaca las intervenciones previas sobre el SP, la edad, la multiparidad, la obesidad, la diabetes mellitus, entre otros.(14) En el estudio llevado a cabo por Bohlin K y otros,(16) la histerectomía previa representó el 19,5 %, el hábito de fumar 9,5 %, la obesidad 18,2 %, la EPOC 19,1 % y la diabetes 6,0 %. También reportó que la colporrafía anterior, histerectomía previa, infecciones postoperatorias e índice de masa corporal (IMC) ≥ 30 fueron factores de riesgo de recidiva. En la investigación actual, la histerectomía vaginal como proceder quirúrgico no representó riesgo de recidiva, sin embargo, la colporrafia anterior si repercutió en la aparición de esta. En la serie investigada por Zhang P y otros,(17) la recidiva a los tres años fue de 25,29 %; la edad avanzada y multiparidad se destacaron como variables de riesgo. Estos resultados son similares a los del estudio actual, en que la edad y multiparidad mostraron riesgo elevado de recidiva.
Para Zhang R y otros,(18) el grado III de prolapso (Exp= 3,682; CI95%: 2,197-56,170), el IMC (Exp B= 1,453; CI95 %: 1,238-1,705) y la edad (Exp B= 1,077; CI95 %: 1,026-1,131) resultaron los factores asociados a recidiva. En el metaanálisis llevado a cabo por Shi W y otros,(19) que incluyó 29 investigaciones y 6597 operadas, la recurrencia fue de 37,7 %. Sobresalieron dentro de las variables de riesgo el rectocele (OR= 2,46; CI95 %: 1,80-3,36), prolapsos grado III (OR= 1,87; CI95 %: 1,53-2,27) y la cirugía previa del SP (OR= 1,60; CI95 %: 1,07-2,39).
El estudio de Cruz R y otros,(20) para evaluar la recurrencia de IU de esfuerzo en mujeres con reparación vaginal anterior, por un periodo mínimo de 12 meses, informó 20,5 % de recidivas. Las variables asociadas al evento fueron, IMC más alto (OR= 1,19; CI95 %:1,05 -1,36), diabetes (OR= 4,18; CI95 %: 1,32–13,21) y prolapso vaginal anterior en estadio ≥ 3 (OR= 14,74; CI95 %: 1,64-132,0).
A pesar que la introducción de la ecografía, la resonancia magnética y la manometría de alta resolución del SP, están desplazando a la electromiografía. Investigaciones brasileñas recientes buscan establecer parámetros metodológicos basados en estandarización y colaboración multidisciplinaria, para evaluar el SP mediante este procedimiento diagnóstico.(21,22,23)
En la investigación actual se asoció a recidiva la disfunción moderada y la severa. Por esto varios autores insisten en la fisioterapia del SP, antes del tratamiento quirúrgico.(23,24)
Algunas técnicas quirúrgicas suelen asociarse a recurrencia en algún momento después de la cirugía. Según Maher C y otros,(25) los procederes vaginales comparados con colpopexia sacra, son más propensos a la recidiva, con razón de riesgo RR= 2,31; CI95 %:1,27-4,21) y (RR= 2,33; CI95 %:1,34-4,04) respectivamente. Otra investigación de Maher C y otros,(26) reveló que la recidiva del prolapso a los tres años fue menos probable en la reparación de malla (razón de riesgo RR= 0,66; IC95 %: 0,54-0,81), que en la reparación del tejido nativo. Estos hallazgos se asemejan a los del estudio actual, en el cual la reparación protésica (colpoplastia TOT) mostró menor riesgo de recidiva que algunos de los procederes tisulares, como la colporrafia anterior. Este proceder quirúrgico también figuró como riesgo de recidiva (Exp B=1,18; CI95 %: 0,92–1,51) dentro de las variables declaradas por Wihersaari O y otros,(13) al igual que la colporrafia posterior (Exp=1,00; CI95 % : 0,78-1,28).
La exposición de la malla fue la complicación más frecuente. También se destacó dentro de las complicaciones con riesgo de recidiva. Para Hampel C y otros,(27) las complicaciones más frecuentes se asociaron a cuerpos extraños. Cruz P y otros,(28) por otro lado, plantean que el uso de malla sintética transvaginal se asocia con un mayor riesgo de dispareunia postoperatoria, erosión de la malla e infecciones, en comparación con las reparaciones con tejido nativo.
La recidiva de las DSP es multifactorial. La edad, la multipolaridad, los prolapsos asociados a IU, la disfunción neuromuscular y la colporrafia anterior fueron los factores asociados a recidiva en las mujeres operadas. El manejo perioperatorio individualizado y la selección adecuada de la técnica quirúrgica son determinantes para aminorar la recidiva.
REFERENCIAS BIBLIOGRÁFICAS
1. Kowalski JT, Barber MD, Klerkx WM, Grzybowska ME, Toozs-Hobson P, Rogers RG, et al. International urogynecological consultation chapter 4.1: definition of outcomes for pelvic organ prolapse surgery [Internet]. Int Urogynecol J. 2023; 34(11): 2689-2699. DOI: 10.1007/s00192-023-05660-9
2. Brown HW, Hegde A, Huebner M, Neels H, Barnes HC, Marquini GV, et al. International urogynecology consultation chapter 1 committee 2: epidemiology of pelvic organ prolapse: prevalence, incidence, natural history, and service needs [Internet]. Int Urogynecol J. 2022 [acceso: 11/11/2025]; 33(2):173-87. DOI: 10.1007/s00192-021-05018-z
3. Ilunga-Mbaya E, Mukwege D, Tshilobo PL, Maroyi Ret, Tozin R, Mushengesy D. Pelvic organs prolapse in low-resources countries: epidemiology, risk factors, quality of life. Narrative Review [Internet]. Open J. Urol. 2023 [acceso: 17/11/2025]; 13(07): 238-50. DOI: 10.4236/oju.2023.137028
4. Pires T, Pires P, Moreira H, Viana R. Prevalence of Urinary Incontinence in High-Impact Sport Athletes: A Systematic Review and Meta-Analysis [Internet]. J. Hum Kinet. 2020 [acceso: 15/11/2025]; 73:279-88. DOI: 10.2478/hukin-2020-0008
5. Gyhagen M, Al-Mukhtar Othman J, Åkervall S, Nilsson I, Milsom I. The symptom of vaginal bulging in nulliparous women aged 25–64 years: a national cohort study [Internet]. Int Urogynecol J. Guildford. 2019 [acceso: 13/11/2025]; 30(4):639-47. DOI: 10.1007/s00192-018-3684-52019
6. Roos EJ, Schuit E. Timing of recurrence after surgery in pelvic organ prolapse [Internet]. Int Urogynecol J. 2021 [acceso: 18/11/2025];32(8):2169-76. DOI: 10.1007/s00192-021-04754-6
7. Schulten SFM, Claas-Quax MJ, Weemhoff M, van Eijndhoven HW, van Leijsen SA, Vergeldt TF, et al. Risk factors for primary pelvic organ prolapse and prolapse recurrence: an updated systematic review and meta-analysis [Internet]. Am J. Obstet Gynecol. 2022 [acceso: 18/11/2025]; 227(2):192-208. DOI: 10.1016/j.ajog.2022.04.046
8. Musibay Ramón Enia, Borges Sandrino René Santiago. Cuestionarios de calidad de vida en las mujeres con disfunciones del suelo pélvico [Internet]. Rev Cubana Obstet Ginecol. 2016 [acceso: 19/02/2026]; 42(3): 372-85. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2016000300013&lng=es
9. Borges Sandrino R, Ramón Musibay E. Reparación de los prolapsos de los órganos pélvicos con bandas de polipropileno preobturador [Internet]. Rev Cubana Obstet Ginecol. 2011 [acceso: 19/02/2026]; 37(1): 65-75. Disponible en: http://scielo.sld.cu/scielo.php?script=sci_arttext&pid=S0138-600X2011000100008&lng=es
10. Asociación Médica Mundial (AMM). Declaración de Helsinki de la AMM - Principios éticos para las investigaciones médicas en seres humanos [Internet]. Finlandia: 75 Asamblea General; 2024. [acceso: 12/11/2025]. Disponible en: https://www.wma.net/es/policies-post/declaracion-de-helsinki-de-la-amm-principios-eticos-para-las-investigaciones-medicas-en-seres-humanos/
11. Brunes M, Ek M, Drca A, Söderberg M, Bergman I, Warnqvist A, et al. Vaginal vault prolapses and recurrent surgery: A nationwide observational cohort study [Internet]. Acta Obstet Gynecol Scand. 2022 [acceso: 21/11/2025]; 101(5):542-9. DOI: 10.1111/aogs.14341
12. Santis-Moya F, Viguera S, Miranda V. Caracterización clínica de las disfunciones de piso pélvico en mujeres chilenas sintomáticas que consultan en un hospital universitario [Internet]. Rev Chil Obstet Ginecol. 2020 [acceso: 21/11/2025]; 85(6): 578-83. DOI: 10.4067/S0717-75262020000600578
13. Reyes Guerrero EJ, Urgellés Carreras SA, Rodríguez Iglesias G, González Marshall R, Ramos Zamora V, Gil Agramonte E. Corrección del prolapso de cúpula vaginal mediante colpopexia vía abdominal [Internet]. Rev Cub Med Mil. 2023 [acceso: 06/12/2025]; 52(1): e02302139. Disponible en: https://revmedmilitar.sld.cu/index.php/mil/article/view/2139
14. Noé G, Ziems N, Pitsillidi A, Alkatout I, Djokovic D. Impact of Gynecological Interventions on Pelvic Floor Disorders: A Descriptive Analysis of a Case Series in a Hospital-Based Surgical Cohort of 832 Patients [Internet]. J. Clin. Med. 2025 [acceso: 06/12/2025]; 14:5244. DOI: 10.3390/jcm14155244
15. Wihersaari O, Karjalainen P, Tolppanen A-M, Mattsson N, Jalkanen J, Nieminen K. Prolapse recurrence, methods of reoperation, and long-term mesh complications. A nationwide follow-up study [Internet]. Acta Obstet Gynecol Scand. 2025 [acceso: 07/12/2025]; 00:1-14. DOI: 10.1111/aogs.70083
16. Bohlin KS, Ankardal M, Nüssler E, Lindkvist H, Milsom I. Factors influencing the outcome of surgery for pelvic organ prolapse [Internet]. Int Urogynecol J. 2018 [acceso: 17/12/2025]; 29(1):81-9. DOI: 10.1007/s00192-017-3446-9
17. Zhang P, Du W, Guo G, Yuan M, Wei J. Influencing factors of recurrence after pelvic organ prolapse surgery and construction of a nomogram risk prediction model [Internet]. Rev Assoc Med Bras. 2024 [acceso: 26/11/2025]; 70(12): e20240849. DOI: 10.1590/1806-9282.20240849
18. Zhang R, Wang L, Shao Y. The Application of a Multidimensional Prediction Model in the Recurrence of Female Pelvic Organ Prolapse after Surgery [Internet]. Appl Bionics Biomech. 2022 [acceso: 17/11/2025]; 12: 3077691. DOI: 10.1155/2022/3077691
19. Shi W, Guo L. Risk factors for the recurrence of pelvic organ prolapse: a meta-analysis [Internet]. Journal of Obstetrics and Gynaecology. 2023 [acceso: 30/11/2025]; 43;1:2160929. DOI: 10.1080/01443615.2022.2160929
20. Cruz RA, Faria CA, Gomes SS Jr. Predictors for de novo stress urinary incontinence following pelvic reconstructive surgery with mesh [Internet]. Eur J. Obstet Gynecol Reprod Biol. 2020 [acceso: 23/11/2025]; 253:15-20. DOI: 10.1016/j.ejogrb.2020.07.033
21. Frazão LB, Couto LA, Peres ANP, Marques AP, Pássaro A. de C Assessment of Female Pelvic Floor Muscles: An Integrative Review [Internet]. International Journal of Women’s Health 2025 [acceso: 25/11/2025]; 17: 2377-2393. DOI: 10.2147/IJWH.S532149
22. Campanini I, Merlo A, Disselhorst-Klug C, Mesin L, Muceli S, Merletti R. Fundamental concepts of bipolar and high-density surface EMG understanding and teaching for clinical, occupational, and sport applications: origin, detection, and main errors [Internet]. Sensors. 2022 [acceso: 12/12/2025]; 22(11):4150. DOI: 10.3390/s22114150
23. El-Sayegh B, Cacciari LP, Primeau FL, Sawan M, Dumoulin C. The state of pelvic floor muscle dynamometry: A scoping review [Internet]. Neurourol Urodyn. 2023 [acceso: 18/12/2025]; 42(2):478-99. DOI: 10.1002/nau.25101
24. Elena S, Dragana Z, Ramina S, Evgeniia A, Orazov M. Electromyographic Evaluation of the Pelvic Muscles Activity After High-Intensity Focused Electromagnetic Procedure and Electrical Stimulation in Women With Pelvic Floor Dysfunction [Internet]. Sex Med. 2020;8(2):282-9. DOI: 10.1016/j.esxm.2020.01.004
25. Maher C, Yeung E, Haya N, Christmann-Schmid C, Mowat A, Chen Z, Baessler K. Surgery for women with apical vaginal prolapse [Internet]. Cochrane Database Syst Rev. 2023 [acceso: 30/11/2025]; 26;7(7): CD012376. DOI: 10.1002/14651858.CD012376.pub2
26. Maher C, Feiner B, Baessler K, Christmann-Schmid C, Haya N, Marjoribanks J. Transvaginal mesh or grafts compared with native tissue repair for vaginal prolapse [Internet]. Cochrane Database Syst Rev. 2016;9(2): CD012079. DOI: 10.1002/14651858
27. Hampel C, Baunacke M. Komplikationsmanagement der rekonstruktiven Beckenbodenchirurgie [Management of complications in reconstructive pelvic floor surgery]. Urologie. 2025;64(6):551-9. DOI: 10.1007/s00120-025-02581-x
28. Cruz Villamarín P. A, Bustillos Solorzano M.E. Impacto de la cirugía de reconstrucción de piso pélvico en la calidad de vida de mujeres con prolapso de órganos pélvicos [Internet]. Revista multidisciplinar. 2024 [acceso: 4/12/2025]; 8(4):92-114. Disponible en: https://cienciadigital.org/revistacienciadigital2/index.php/CienciaDigital/article/download/3273/9150
Conflictos de interés
Los autores declaran que no existen conflictos de interés ni hubo subvenciones involucradas en este trabajo.
Contribuciones de los autores
Conceptualización: Enia Ramón Musibay.
Curación de datos: Enia Ramón Musibay.
Análisis formal: René Santiago Borges Sandrino, Enia Ramón Musibay.
Investigación: Enia Ramón Musibay, René Santiago Borges Sandrino.
Metodología: Enia Ramón Musibay, René Santiago Borges Sandrino.
Administración del Proyecto: Enia Ramón Musibay.
Supervisión: Enia Ramón Musibay, René Santiago Borges Sandrino.
Visualización: René Santiago Borges Sandrino.
Redacción, preparación del borrador original: Enia Ramón Musibay.
Redacción, revisión y edición: René Santiago Borges Sandrino.
Disponibilidad de datos
Archivo complementario: Base de datos de investigación (Excel): Disponible en: https://revmedmilitar.sld.cu/index.php/mil/libraryFiles/downloadPublic/152